Когда лучше сдавать анализ спермограммы. Спермограмма для мужчин: как сдавать спермограмму. Как подготовиться к обследованию
Мужской фактор является причиной бесплодия в 40% случаях. Чтобы определить его, необходимо сдать спермограмму. Анализ эякулята (семенной жидкости) поможет установить качественные и количественные характеристики сперматозоидов, убедиться в возможности стать отцом.
Что такое спермограмма
Анализ проводится с изучением спермы мужчины. При исследовании оценивают макроскопические (цвет, консистенцию), микроскопические (количество половых клеток, их подвижность), химические (кислотность, наличие белка) показатели. В зависимости от наличия или отсутствия аномальных параметров ставится диагноз.
Показания к сдаче анализа
Основным поводом является определение способности к зачатию. Прочие показания для спермограммы:
- определение необходимости операции по поводу варикоцеле (варикоза вен яичек) или лечения онкологии;
- криоконсервация спермы;
- отсутствие детей у пары при регулярной половой жизни без использования контрацептивов в течение года, выкидыши;
- орхит, простатит, травмы половых органов, гормональные расстройства;
- с целью получения спермы в рамках ЭКО (экстракорпорального оплодотворения), искусственной инсеминации;
- рациональное планирование беременности;
- паховые грыжи, водянка яичек, кисты придатков;
- хламидийные заболевания, паротит.
Как проводится анализ семенной жидкости
В зависимости от объема исследования выделяют несколько видов спермограммы. Их особенности:
- Базовая – исследуются основные показатели.
- Расширенная – к базовой прибавлены МАР-тест (определяет наличие антиспермальных антител), морфологический анализ.
- Биохимическая – определение в составе эякулята фруктозы, карнитина, цинка, альфа-глюкозидазы.
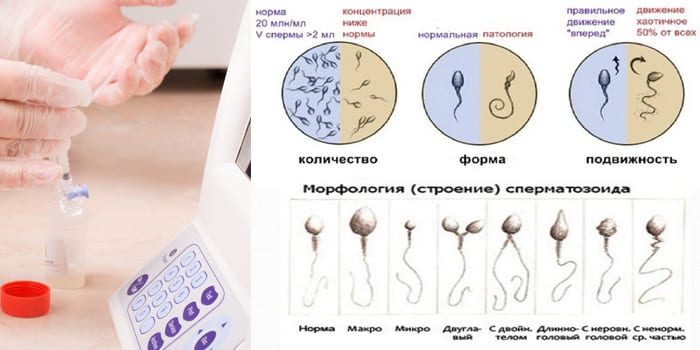
Для оценки и структуры функции сперматозоидов используют фазово-контрастную микроскопию, окрашивание гематоксилином. Показатели делятся на категории:
| Макроскопические | Микроскопические |
| Объем полученной спермы свыше 2 мл. | На 1 мл эякулята приходится не менее 20 млн сперматозоидов. |
| Вязкое состояние биоматериала сразу после сдачи, разжижение через полчаса, вязкость не более 2 см. | Не менее 25% клеток активно подвижны, до 50% могут быть неподвижными, 50% сперматозоидов нормальные. |
| Бело-сероватый цвет, специфический запах | Не определяются склеивание и образование скоплений. |
| Щелочная реакция рН 7,2-8,0 | Норма лейкоцитов – не более 1 млн на 1 мл. |
| Мутный оттенок, но слизь определяется | Более 30% клеток с нормальным строением головки. |
| В эякуляте не более 2-4% клеток сперматогенеза (предшественников сперматозоидов). |
Уже через 3-4 дня после сдачи образца можно получить результаты в клинике. Некоторые лабораторные понятия:
- Аспермия – отсутствие эякулята.
- Олигозооспермия – малое количество клеток в эякуляте.
- Азооспермия – в биоматериале нет сперматозоидов.
- Криптозооспермия – единичные сперматозоиды обнаружены после углубленного поиска.
- Астенозооспермия – клетки малоподвижны.
- Тератозооспермия – сперматозоиды патологической формы.
При плохой спермограмме сдать ее повторно можно через 2 недели. В случае сомнений исследование повторяют трижды в разных лабораториях.
Правила сдачи спермограммы
Чтобы получить верный результат и исключить вероятность ошибки при исследовании, к нему надо правильно подготовиться. Полезные советы:
- За 5-6 дней нужно внимательно изучить состояние здоровья. Острое заболевание, обострение хронического недуга исказят картину репродуктивного здоровья. Например, при гриппе большинство сперматозоидов гибнет.
- За 10 суток отказаться от посещения бани, сауны, солярия. Половые органы нагреваются, что ведет к гибели клеток в эякуляте. Запрет накладывается на посещение пляжей и использование автомобильных сидений с подогревом.
- Настроиться психологически – от хорошего настроения и спокойствия репродуктивная система работает правильно. Перед анализом нельзя нервничать, перевозбуждаться эмоционально, пребывать в депрессии.
- Запрещен массаж предстательной железы и мошонки. Простата начнет продуцировать большое количество сока, что сделает сперму более жидкой. Под запретом также тесное нижнее белье.

Питание перед анализом
Подготовка к сдаче спермограммы начинается с пересмотра меню. За 7-8 дней надо отказаться от приема острых блюд, специй, горчицы, перца, соленых и копченых продуктов, крепкого чая, кофе.
Можно пить напиток из цикория, но нельзя есть жирные, маринованные, консервированные продукты.
В течение 1-2 недель придется питаться сбалансированно – включить в меню белковые блюда, красное мясо, паровую рыбу, молочные каши, овощные пюре. Полезно есть печеную тыкву, свежую зелень, сырые фрукты, кисломолочные продукты, творог.
Образ жизни
Алкоголь разжижает сперму, снижает подвижность сперматозоидов, а хроническое злоупотребление этанолом вызывает мутации в клетках, повышая риск бесплодия и зачатия ребенка с генетическими патологиями. Наркотические вещества и никотин действуют аналогично.
Перед спермограммой запрещен прием алкогольных напитков за 3 месяца. Если это невозможно – за 7-9 суток. От курения нужно отказаться хотя бы в день сдачи анализа, а желательно совсем или снизить количество сигарет вдвое.
Половая активность
За 3 дня до исследования мужчине лучше ограничить половую активность, иначе количества спермы не хватит для анализа, или жидкая консистенция приведет к ложным результатам. Воздержание свыше 4-5 дней нежелательно, иначе сперма станет густой, в ней уменьшится количество живых и здоровых спермиев.
Прием лекарственных средств
Между последним днем антибиотикотерапии и сдачей спермы должно пройти не менее 3 недель, при гормональном лечении – не меньше месяца. Интервал между приемом противовоспалительных негормональных, обезболивающих средств и анализом составляет 10 суток, противосудорожных и психотропных медикаментов – 7 дней.
При употреблении стероидов исследование возможно через 2 месяца после их отказа.
Физические нагрузки
При подготовке к спермограмме мужчина должен вести привычный образ жизни, но при тяжелом физическом труде или профессиональных занятиях спортом их следует ограничить на неделю. Нужно отказаться от ночной работы и посещения фитнес-зала, полезно высыпаться. Излишняя физическая активность отрицательно влияет на состав семенной жидкости.

Процесс сдачи биоматериала
Сперму для исследования получают путем мастурбации. Это более физиологично, чем прерванный половой акт. Разрешено собирать материал в специальный медицинский презерватив без смазки или одноразовый контейнер.
Получать сперму можно в лаборатории (супруга может там присутствовать) или дома. Первый способ предпочтительнее, потому что анализ выполнят сразу.
При сборе спермы дома ее надо не менее чем через час доставить к лаборанту. При этом материал должен находиться в температурных условиях, близких к температуре тела человека. Для этого используют термостат или помещают емкость в подмышечную впадину. Последовательность действий при сборе:
- Помочиться.
- Вымыть руки с мылом.
- Открыть контейнер.
- Собрать эякулят.
- Закрыть контейнер, передать лаборанту.

Противопоказания к проведению анализа
У проведения спермограммы существует ряд запретов. К противопоказаниям относятся:
- воспалительные процессы в организме, высокая температура;
- грипп, инфекции, ОРВИ;
- острые воспалительные процессы мочеполовой системы;
- лечение гормональными препаратами, антибиотиками, онкологическая терапия;
- обострение хронических заболеваний.
Видео
Спермограмма представляет собой исследование эякулята, целью которого является оценка состояния мужского здоровья и способность к зачатию, а также выявление в организме мужчины урологических заболеваний (простатита, варикоцеле, ИППП и пр).
Анализ спермы является неотъемлемым этапом в планировании беременности, а также проводится при бесплодном браке, когда как минимум в течение года пара не может зачать ребенка.
Стремительно развивающиеся сегодня вспомогательные репродуктивные технологии (ЭКО, ИКСИ) даже при самых плохих показателях качества спермы помогают произвести оплодотворение яйцеклетки. Даже если причина бесплодия пары заключается в проблемах у женщины, мужчине также требуется проведение диагностики эякулята.
Подготовка и сдача спермограммы
Для сдачи клинического анализа эякулята существует несколько очень важных требований, от которых будет зависеть результат исследования. К таким требованиям можно отнести нюансы:
- Сперма должна собираться исключительно путем мастурбации, так как эякулят, собранный во время полового акта, может содержат следы женской вагинальной микрофлоры. Пользоваться презервативом также категорически запрещено, так как они обрабатываются спермицидными веществами, которые влияют на качество спермы. Также запрещается использование различных смазок и слюны.
- За 2 недели до проведения исследования следует прекратить прием антибиотиков и других препаратов, которые могут повлиять на показатели спермограммы.
- Сбор спермы для исследования лучше проводить в лаборатории, в которой будет проводиться анализ. Если же забор биоматериала проводится в домашних условиях, то обязательным является соблюдение правил личной гигиены и использования стерильного пластикового контейнера для транспортировки образца. Эякулят необходимо собирать при комнатной температуре, транспортировать материал следует строго при температуре 37 градусов (в специальном термостате или просто под мышкой), время от получения до доставки образца в лабораторию не должно быть более 60 минут.
- Необходимо соблюдать половое воздержание в течение не менее 2-х дней и не более недели. Оптимальным является период в 3-4 дня. В этот период также необходимо отказаться от приема алкоголя и тепловых процедур (сауны, горячей ванны).
- Для получения достоверного результата спермограмму нужно сдать не менее 3-х раз, с 10 дневным перерывом, поскольку сперма имеет непостоянный состав, на качество которой влияют диеты, прием лекарственных средств, психоэмоциональные факторы, общее состояния организма.
Нормальные значения результатов спермограммы и их расшифровка
| Показатель спермограммы | Нормы ВОЗ | Что обозначает этот показатель |
Анализ спермы |
||
|
2-7 дней | Количество дней полового воздержания перед проведением анализа |
|
2 мл и более, до 6 мл. | Объем спермы для анализа |
|
7,2 — 7,8 | Показатель соотношения положительных и отрицательных ионов |
|
40 млн и более, до 500 млн. | Плотность сперматозоидов, которая умножена на объем |
|
До 60 минут | Время разжижения эякулята до нормальной вязкости |
| Сероватый, серовато-белый | Цвет спермы | |
|
Наличие маленьких отдельных капель (образование нитей длиной до 2-х см) | Вязкость спермы, которая определяется при измерении длины нити, которая формируется за счет использования пипетки или иглы |
|
Отсутствуют | Красные кровные тельца |
|
1*10^6 в 1мл эякулята | Белые кровяные тельца |
Анализ сперматозоидов |
||
|
20 млн и более, до 120 млн. |
Число сперматозоидов в 1 мл спермы |
|
Тип А более 25% Тип A+B более 50% Тип С менее 50% Тип D менее 10% Через час после эякуляции |
|
|
Более ½ от общего числа | Количество жизнеспособных сперматозоидов, то есть количество патологических сперматозоидов не должно быть более 50% |
|
В норме не обнаруживается | Процесс склеивания сперматозоидов друг с другом, что препятствует нормальному движению |
Результаты спермограммы, которые вписываются в референсные значения ВОЗ, позволяют сделать вывод, что мужчина имеет нормальную фертильность (плодовитость) и способен к деторождению. Отклонения же от этих показателей (при проведении более 2-х анализов спермограммы) в большинстве случаев свидетельствуют о наличии каких-либо патологических процессов в половой системе мужчины.
Так, морфология сперматозоидов является практически важнейшим критерием при исследовании спермы.
При нормальной концентрации сперматозоидов и хорошем показателе подвижности, наличие большого количества сперматозоидов с неправильным морфологическим строением может указывать на инфертильность эякулята (неспособность к оплодотворению яйцеклетки или патологическое развитие плода).
В большинстве случаев беременность, которая наступила при плохих показателях морфологии спермы партнера, заканчивается выкидышами или замиранием плода. Повышенные показатели лейкоцитов или эритроцитов требует более детального обследования, так как могут свидетельствовать об инфекционных или патологических процессах.
Причины неподвижности сперматозоидов и прочих отклонений в спермограмме
Сперматогенез у здорового человека является непрерывным процессом, однако при различных нарушениях в организме мужчины происходит его дестабилизация. К причинам сниженного сперматогенеза можно отнести:
Эндокринные расстройства
|
Генетические расстройства:
|
Нарушения урогенитального тракта:
А также неврологические расстройства и врожденные дефекты половых органов |
Употребление:
Воздействие высоких температур:
|
Такой показатель спермограммы, как неподвижность сперматозоидов, является серьезным отклонением, при котором наступление беременности практически невозможно. При выявлении неподвижности или слабой подвижности сперматозоидов причинами этого явления могут быть следующие факторы:
- ношение тесного нижнего белья
- употребление спиртных напитков, курение
- стрессовое состояние, сильный страх
- использование интимных смазок
- избыток внешнего тепла (сауна, горячие ванны) и внутреннего (высокая температура тела)
- электромагнитные волны и ионизирующее излучение
- длительное нахождение в сидячем положении (служащие офисов, велосипедисты, водители)
- переохлаждение органов таза
- токсическое воздействие наркотических веществ — кокаин, марихуана, гашиш и пр.
- лечение антибиотиками, противомикробными препаратами
Термины для объяснения нарушений
Причинами нарушения нормальных показателей спермы могут быть как недостаточное количество спермы, так и полное отсутствие сперматозоидов в эякуляте, а также дефекты качества спермы, к которым относится неподвижность сперматозоидов и неправильное их морфологическое строение. Для описания нарушений спермы существуют различные термины:
АЗООСПЕРМИЯ — полное отсутствие сперматозоидов в эякуляте, но наличие клеток сперматогенеза
То есть в сперме присутствуют не сперматозоиды, а предшествующие им формы- продукты секреции семенных пузырьков и предстательной железы. При азооспермии угнетена функция созревания и деления сперматозоидов на различных стадиях сперматогенеза. Это одна из причин бесплодия, к азоспермиии приводит:
- Воспалительные заболевания мужских половых органов, при которых нарушается проходимость семявыносящих протоков
- Врожденные (генетические) нарушения
- Воздействие токсинов — алкоголь, лекарственные препараты, радиация, влияние различных вредных химических веществ, некоторые лекарственные препараты и пр.
- Прочие инфекционные и неинфекционные заболевания организма.
АСПЕРМИЯ — отсутствие сперматозоидов в сперме и клеток сперматогенеза
При аспермии нет ни сперматозоидов, ни клеток сперматогенеза. При этом ощущение оргазма сохраняется, но стерто или слабо выражено, выделение жидкости при половом акте состоит из секрета предстательной железы и семенных пузырьков, а количество спермы весьма незначительно. Причинами аспермии считаются:
- Если аспермия обусловлена закупориванием семявыносящих путей — для восстановления фертильности мужчине требуется пластическая операция.
- Если аспермия вызвана генетическими аномалиями, когда яички не способны вырабатывать сперматозоиды (тестикулярная аспермия), то любое лечение бесперспективно.
АКИНОСПЕРМИЯ — полная неподвижность сперматозоидов
Акинезия или акиноспермия — это полная неспособность к оплодотворению по причине полной неподвижности живых сперматозоидов. Почему это происходит? Причины данной патологии изучены недостаточно, предполагается, что неподвижность сперматозоидов вызвана:
- Гормональными сбоями
- Воспалительными заболеваниями половых желез
- Недостатки проведения анализа — переохлаждение спермы в лабораторных условиях при хранении, использование презерватива для сбора спермы, попадание прямых солнечных лучей или химических веществ в пробирку со спермой и пр. нарушения транспортировки и хранения.
В случае установления акиноспермии следует повторить анализ 2-3 раза.
АСТЕНОЗООСПЕРМИЯ или астеноспермия — уменьшение количества подвижных сперматозоидов или снижение скорости движения
Снижение количества подвижных форм может приводить к мужскому бесплодию, при астенозооспермии малоподвижные и полностью неподвижные сперматозоиды составляют свыше 30%. При астеноспермии следует пройти полное обследование, чтобы установить причину:
- Нарушение сперматогенеза по всем выше перечисленным причинам, а также
- Изменение хим. состава плазмы спермы, уменьшение в ней энергетических веществ, углеводов
- Исчезновение или снижение отрицательного электрического заряда сперматозоидов
- Оседания на поверхности спермиев различных микроорганизмов (микоплазменной инфекции).
Нарушение сперматогенеза приводит и к снижению количество сперматозоидов и появлению ненормальных, патологических форм, которые не способны к полноценному движению.
ГЕМОСПЕРМИЯ — обнаружение в сперме эритроцитов (крови)
При наличии крови в сперме, она приобретает ржавый или красный цвет, при этом жизнеспособность спермиев сохраняется, но это говорит о заболевании половых органов:
- В большинстве случаев это обусловлено воспалительными процессами и кровь поступает из простаты или семенных пузырьков в сперму
- Кровь может появляться и при онкологических заболеваниях половых органов
- При камнях в предстательной железе кровь проникает в эякулят из мочеиспускательного канала, придатка яичка или семявыносящего протока
- При разрыве папиллом, небольших варикозных вен, семенного бугорка.
НЕКРОСПЕРМИЯ — наличие нежизнеспособных сперматозоидов в эякуляте
Некроспермию по причине неподвижности сперматозоидов иногда принимают за акиноспермию. Если в пробирку со спермой во время исследования случайно попадают красители, то могут появится нежизнеспособные спермии в эякуляте, в таких случаях требуется повторная сдача анализа. Некроспермия бывает:
- Ложной, то есть обратимой, когда возможно оживление спермиев
- Частичная некроспермия, когда живых спермиев меньше 20%
- Истинная, то есть необратимая — это бывает редко и не поддается лечению, при этом показано ЭКО со спермой донора
НОРМОСПЕРМИЯ или нормозооспермия — нормальные показатели спермограммы
При этом все показатели спермограммы в норме, то есть сперматогенез нормальный и у сперматозоидов высокая жизнеспособность. Но даже при подвижности спермиев выше 70% и количестве 60-150 млн/мл, не гарантированно 100% — ое наступление беременности у здоровой женщины. Поскольку причины возможного бесплодия иногда носят психологический характер, могут быть вызваны иммунологическими факторами, когда в женском организме вырабатываются антитела против спермы конкретного мужчины.
ОЛИГОЗООСПЕРМИЯ — снижение количества сперматозоидов в эякуляте
Нормальной считается, когда в 1 мл содержится 60-150 млн. сперматозоидов, олигозооспермию следует отличать от олигоспермии. Существует несколько степеней низкого числа спермиев:
- 1 — 60-40 млн.
- 2 — 40-20 млн.
- 3 — 20-5 млн.
- 4 — меньше 5 млн.
Нижняя граница нормы, при которой возможна беременность составляет 20 млн. в 1 мл. спермы, при условии их высокой подвижности, оплодотворяющей способности. Если все же у гинекологически здоровой женщины беременность не наступает, то вне зависимости от степени олигозооспермия, это считается патологией. Любые колебания в ту или иную сторону на 10-15% могут быть у абсолютно здорового мужчины. Причинами олигозооспермии могут быть:
- голодание, авитаминоз
- хроническое отравление ртутью, свинцом, радиация, облучение, отравление углекислым газом
- гормональная недостаточность, нарушающая сперматогенез
- курение, алкоголизм
- хронические половые инфекции (особенно , микоплазмоз и пр.)
- постоянное стрессовое состояние, физические и психические перегрузки
- частые семяизвержения как естественные, так и частый онанизм, поллюции
ОЛИГОСПЕРМИЯ гипоспермия, гиповолюмия — уменьшение объёма эякулята, выбрасываемого при семяизвержении
В этом случае объем при норме 2-5 мл, снижается до 1-1,5 мл, причинами могут быть:
- различной этиологии
- гормональная недостаточность
- генетические заболевания (Клайнфельтера синдром)
- стрессы, переутомления
- неполноценное питание, алкоголь, курение
- аспермии и азооспермии
- частый онанизм и половые сношения
Если мужчина воздерживался от любого способа возникновения семяизвержения в течении 4-5 дней и собрал сперму без потерь в лабораторную посуду и при этом снижен объем- это истинная олигоспермия.
ПИОСПЕРМИЯ — наличие гноя в сперме
Это явный признак воспалительного процесса мужских гениталий, требующее тщательного обследования и лечения. В сперме присутствуют микроорганизмы, лейкоциты, продукты распада клеток, она имеет зловонный запах и желто-зеленую окраску. Пиоспермия обычно сочетается с олигоспермией, гемоспермией, тератозооспермией. Гной может выделяться из уретры, придатков яичка (особенно при туберкулезном процессе в мужских половых органах), предстательной железы, семенных пузырьков. Поскольку токсины, выделяемые в процессе жизнедеятельности бактерий, повреждают сперматозоиды, снижается их подвижность, появляются патологические формы и снижается способность спермиев к оплодотворению.
ПОЛИСПЕРМИЯ или мультисемия, мультиполюция — стойкое выделение при семяизвержении повышенного количества спермиев в эякуляте (свыше 250-300 млн/мл)
Обычно все показатели спермограммы при полиспермии в норме, но нарушен сперматогенез, поскольку при высокой активности семенных канальцев возникает высокий % сперматозоидов с низкой оплодотворяющей способностью. Иногда таким термином называют большой объем спермы до 8-10 мл. У пары при этом часто возникают выкидыши или бесплодии. В этом случае показано ИКСИ.
ТЕРАТОЗООСПЕРМИЯ или тератоспермия, анизозооспермия — наличие в сперме ненормальных, патологических форм сперматозоидов более 50%
Причины возникновения тератозооспермии те же, что и при олигозооспермии и астенозооспермии, то есть неблагоприятные факторы среды, патологические состояния, нарушающие сперматогенез. При большом количестве дегенеративных сперматозоидов при инсеминации искусственной спермой (по данным исследований) 50-60% случаев приводит к выкидышам, невынашиванию беременности, то есть к тяжелые нарушениям развития плода. Поэтому при таком результате спермограммы паре следует воздержаться от попыток зачатия, а мужчине провести лечение у врача-андролога.
Как увеличить подвижность сперматозоидов?
Известно, что подвижность сперматозоидов зависит от температуры. Так, во время семяизвержения температура мужского тела повышается, вследствие чего увеличивается и подвижность сперматозоидов.
Именно поэтому для исследования эякулята используют специальные столы с подогревом, которые поддерживают температуру тела (примерно 37 градусов). Если же спермограмма проводится при более низкой температуре, то плохая подвижность «мужских клеток» может наблюдаться даже у здоровых молодых мужчин.
Соответственно, при астенозооспермии (неподвижность сперматозоидов) возможность наступления беременности значительно снижается. Однако, совсем не значит, что при увеличении подвижности сперматозоидов беременность наступит в 100% случаев, поскольку не редко снижение подвижности сочетается с прочими отклонениями.
Поскольку малая подвижность спермиев может быть обусловлена возрастом, серьезными патологиями, хроническими заболеваниями:
- ожирение, сахарный диабет, артериальная гипертензия (повышенное артериальное давление)
- варикоцеле, недоразвитие яичек, не опущение яичек в мошонку, нарушение проходимости семявыносящих путей
- инфекционные заболевания урогенитального тракта и пр.
следует выяснить причину, пройдя тщательное обследование, и лечить основное заболевание.
- Английские ученые предполагают, что для того, чтобы увеличить активность сперматозоидов, мужчине необходимо включить в рацион повышенное употребление витаминов и антиоксидантов, которые способны вывести из организма свободные радикалы, что в свою очередь должно привести к повышению подвижности сперматозоидов.
- Для улучшения показателей спермы также необходимо отказаться от вредных привычек и правильно полноценно питаться.
- Не менее важным является здоровый сон (см. ) и полноценный отдых.
- БАД Спермактин рекомендуется мужчинам в качестве источника карнитина (витамина В11), при подготовке к ЭКО, ИКСИ, ПЭ, для коррекции олигоастенозооспермии 3-4 стадии, для улучшения качества спермы при криоконсервации, донорстве.
В заключении стоит отметить, что результаты всего одной спермограммы еще не являются поводом для постановления диагноза. Для подтверждения того или иного отклонения от нормальных показателей мужчине необходимо сдать спермограмму не менее 3-х раз. При этом во внимание берется результат с наилучшими показателями.
Спермограмма является методом исследования мужской семенной жидкости. Второе название этого анализа – сперматограмма. В этой статье мы расскажем о том, как правильно сдать спермограмму и зачем это нужно.
Зачем делать спермограмму?
Спермограмма используется в медицине для оценки оплодотоворяющей способности спермы, т.е. для выявления возможных болезней половой системы и установления фертильности мужчины. Сдавать анализ на спермограмму необходимо при лечении бесплодия, донорам семенной жидкости и перед криоконсервацией спермы.
Перед тем как сдавать спермограмму рекомендуется сходить на прием к урологу или андрологу. Эти врачи дадут направление на анализ и посоветуют, где лучше делают спермограмму. Сейчас этот анализ проводят практически все медицинские лаборатории. Важно, чтобы фертильность спермы оценивалась не по отдельным параметрам, а по всем показателям одновременно. Анализ спермы должен включать:
- физические параметры (цвет, объем, рН, скорость разжижения и вязкость);
- количественные характеристики (подвижность и количество сперматозоидов на 1 мл эякулята);
- морфологические особенности (содержание нормальных сперматозоидов и с патологией);
- наличие клеток сперматогенеза и агглютинации;
- содержание эритроцитов, лейкоцитов, слизи.
При результатах, существенно отличающихся от нормы, или при диагностике мужского бесплодия назначается пересдача спермограммы. Врач расшифровывает полученные результаты и в случае возникшей патологии устанавливает причины.
Как правильно сдать анализ спермограммы?
Не всегда сдать спермограмму получается с первого раза, но чтобы этого избежать, нужно следовать некоторым правилам:
- соблюдать половое воздержание в течение 2-7 дней;
- полностью исключить прием алкогольных напитков минимум на неделю;
- исключить влияние на организм токсичных веществ на срок 3 месяца (это могут быть вредные привычки – курение, профессиональные вредности – интоксикация разного рода);
- при наличии воспалительных мочеполовых заболеваний (орхит, простатит, уретрит, везикулит, эпидидимит) лучше сдавать спермограмму, когда после проведенной терапии прошло не менее 2 недель;
- при недавно перенесенных острых инфекционно-воспалительных заболеваниях, протекающих с повышенной температурой тела, диагностику необходимо отложить на срок 7-10 дней;
- воздержаться от посещения сауны и бани на 10 дней;
- при выполнении массажа предстательной железы, делать спермограмму, как правило, нужно через 7-10 дней;
- в течение 24 часов перед сбором семенной жидкости желательно избегать тяжелых психических и физических нагрузок.
При подозрении на мужское бесплодие рекомендуется сдавать спермограмму как минимум дважды,  с промежутком 7-20 дней. При сильно различающихся показателях выполняется дополнительный анализ эякулята. Соблюдение перечисленных правил минимизирует влияние негативных факторов, снижающих качественные и количественные показатели анализа спермы.
с промежутком 7-20 дней. При сильно различающихся показателях выполняется дополнительный анализ эякулята. Соблюдение перечисленных правил минимизирует влияние негативных факторов, снижающих качественные и количественные показатели анализа спермы.
Что нужно чтобы сдать спермограмму?
Для того чтобы сдать спермограмму требуется собрать семенную жидкость в специальный стерильный контейнер методом мастурбации, после чего ее сразу же нужно сдать в лабораторию. Контейнеры выдаются бесплатно в лаборатории. Можно ли спермограмму сдать дома? Да, можно. Только после этого собранному эякуляту нельзя дать остыть, и его следует доставить на анализ в течение 20-30 минут. Однако сейчас во многих диагностических центрах имеется отдельная комнатка для сбора семенной жидкости.
Методы улучшения спермы. Рассмотрены варианты улучшения спермограммы при помощи диеты и лекарственных препаратов.
Спермограмма – анализ эякулята, который берется для определения фертильности мужчины. Проще говоря, при помощи этого несложного испытания можно узнать, могут ли быть у мужчины дети. По данным здравоохранения около 40% бесплодных пар являются таковыми из-за сниженной фертильности мужчины.
Где можно сдать спермограмму
Если вы живете в областном центре, то сдать анализ можно в многопрофильной лаборатории. В некоторых городах имеются генетические центры, которые занимаются проблемами бесплодия. В крупных городах даже в городской поликлинике имеется лаборатория, где можно выполнить исследования.
- Для начала необходимо записаться на прием к андрологу или урологу. На приеме стоит спросить, где можно сдать сперму на анализ. Доктор вам подскажет куда лучше обратиться
- Если вы живете в небольшом городке или населенном пункте, где нет профильных больниц, то обратитесь в платную лабораторию. Например: Инвитро, Синево
- Лучше всего собирать эякулят не дома, а в поликлинике. Для этого существуют специальные кабинки с журналами эротического характера
Правила сдачи спермограммы
Существует несколько способов сбора эякулята:
- Способ мастурбации. Мужчина дома или в кабинке в поликлиники путем мастурбации собирает эякулят в чистую чашку. Ее нужно купить в аптеке. Это пластиковый контейнер с крышкой
- Метод прерванного полового акта. Мужчина занимается любовью со своей партнершей и не заканчивает половой акт. Перед наступлением оргазма он извлекает член и направляет его в контейнер. Таким образом, эякулят оказывается в чашке
- Презерватив. Стоит отметить, что перед половым актом презерватив нужно вымыть, так как большинство латексных контрацептивов смазаны спермицидами, которые замедляют скорость сперматозоидов. Мужчина занимается сексом в этом презервативе, содержимое которого потом переносит в контейнер с крышкой
Обратите внимание! Во время обычного полового акта нельзя использовать смазки или спермициды. Это может отразиться на результатах анализа.


Подготовка к спермограмме: что делать перед сдачей?
Стоит отметить, что на результаты анализов существенно влияет подготовка. Необходимо соблюдать определенные правила перед сдачей спермы.
Основные правила:
- Соблюдайте диету. Не ешьте за неделю до сдачи спермы жирную и очень острую пищу. Она провоцирует уменьшение количества эякулята и замедляет подвижность сперматозоидов
- Не переохлаждайтесь. Чрезмерное повышение и понижение температуры сказывается на результатах, не посещайте баню неделю перед испытанием
- Воздержитесь от секса в любом виде на 5-7 дней. Ежедневное излитие эякулята снижает количество спермы и уменьшает подвижность спермиев
- Хорошо выспитесь перед сдачей эякулята
- Откажитесь от табака и алкоголя на неделю


Расшифровка анализа спермограммы
В расшифровке вы увидите несколько показателей и значений. Вот что они означают:
- Количество эякулята. В этой графе указывается объем вашей семенной жидкости. В норме это значение равно 2,5-5 мл. Меньшее значение свидетельствует о недостатке половых гормонов. Большее количество говорит о везикулите или воспалении предстательной железы
- Время разжижения. В норме этот показатель должен быть до 60 минут. Чем быстрее разжижается сперма, тем активнее она движется во влагалище и матке
- Цвет. Если все в порядке, то семенная жидкость должна быть белой, желтоватой или сероватой. Коричневая, бурая или зеленая сперма – признак недугов половой системы
- Кислотность (водородный показатель). Проще говоря — это рН, в норме он должен быть 7,2-7,8 ед. То есть — это слабощелочная среда.
- Количество сперматозоидов. В норме показатель должен быть выше 20 мл на 1 см3 семенной жидкости
- Подвижность спермы. Тут есть разделение на 4 группы. Группа А – движутся очень быстро и прямо, их должно быть не меньше 25%. Группа В – медленно движутся по прямой линии, в сумме А+В должно быть 50%. С – медленные сперматозоиды, движущиеся по кругу или в разные стороны. Д – не движутся вообще
- Морфология. Отражает нормальное строение и отсутствие деформаций сперматозоидов. В норме должно быть больше 50% нормальной формы. То есть больше половины всех мужских клеток должны быть нормальными без дефектов в строении
- Агглютинация. Это склеивание или мутация мужских клеток. В норме ее вообще не должно быть
- Эритроциты. В эякуляте их быть не должно
- Лейкоциты. В номе допускается до 1 млн на 1 см3
- Слизь. В здоровой семенной жидкости ее быть не должно


Норма анализа спермограммы – нормозооспермия
Если у вас в листке с расшифровкой указано нормозооспермия, значит у вас все в порядке с семенной жидкостью. Сперма содержит больше 50% активных и подвижных «живчиков», в ней нет слизи и крови. Соответственно при таких показателях мужчина фертильный, и от него может забеременеть здоровая женщина.
Но кроме надписи нормозооспермия имеют значение такие факторы:
- рН. При высокой или низкой кислотности могут наблюдаться трудности с беременностью
- Сперма не разжижается
- Очень вязкий эякулят
При этих состояниях необходимо лечение, так как при нормальной подвижности сперматозоидов беременность может не наступить.


Это очень широкое понятие и может означать нарушения любого характера.
Наиболее распространенные причины плохой спермограммы:
- Сперма неподвижная или малоподвижная
- В семенной жидкости мало нормальных сперматозоидов
- «Живчиков» вообще нет в сперме
Все эти нарушения требуют лечения, причем при отсутствии сперматозоидов в эякуляте необходима пункция яичек и ЭКО.


Причины плохой спермограммы
Существуют следующие причины, которые повлекли за собой снижение качества спермы:
- Паротит
- Варикоцеле
- Травмы мошонки
- Недуги эндокринного характера
- Венерические недуги
- Простатит
- Работа на вредном производстве
Все это снижает качество спермы и может стать причиной бесплодия.


Препараты для улучшения качества спермограммы
Существует огромное количество лекарств, улучшающих качество спермы. Вот некоторые из них:
- Лекарство на основе трав, сейчас в аптеках его сложно приобрести
- Трибестан. Гормональный препарат для стимуляции работы яичек
- Спермактин. Лекарство на основе карнитина и фруктозы
- Тентекс. Это биологическая добавка из трав
- Виардо. Препарат, содержащий микроэлементы и витамины для мужского здоровья


Витамины для улучшения спермограммы
Стоит отметить, что существуют витамины, которые благоприятно сказываются на фертильности мужчины.
Список витаминов для мужского здоровья:
- Витамины А, В и Е. Они участвуют в образовании сперматозоидов
- Фолиевая кислота. Препятствует образования дефектных «живчиков»
- Витамин Д
- Цинк и селен
Сейчас в продаже имеются витамины, предназначенные для мужчин. Обычно в них добавляют экстракт Жень Шеня, Лимонника и Мяты. Популярными среди них являются Теравит, Мультитабс, Велмен, Компливит, Витрум.


Для улучшения спермограммы желательно сесть на диету. Для этого придется полностью изменить свой рацион. Введите в меню такие продукты:
- Красную рыбу
- Гречневую крупу
- Говядину
- Зеленый салат и петрушку
- Финики и орехи
- Молочные продукты
Старайтесь не обжаривать пищу, а варить или запекать. Во время каждой трапезы употребляйте фрукты и овощи. Исключите из меню жирную пищу и колбасу.


Прислушивайтесь к мнению своего врача. Соблюдайте все его рекомендации.
ВИДЕО: Качество спермограммы