Инвазивные и неинвазивные методы в акушерстве. Методы исследования состояния плода в акушерстве. Более детально об исследованиях
КЛИНИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ
Основные задачи клинического обследования беременных - оценка их соматического здоровья и акушерского статуса, а главное - выявление факторов, способных негативно повлиять на течение беременности и родов и
ухудшить здоровье плода\новорожденного. Без клинического обследования беременных невозможна правильная оценка факторов риска развития перинатальной патологии и акушерских осложнений.
При клиническом обследовании беременной женщины или роженицы используют данные общего и специального анамнеза, проводят общее соматическое и специальное акушерское обследование.
ОПРОС
Основная цель опроса заключается в определении факторов, способных негативно повлиять на течение беременности и развитие плода. При опросе выясняют следующие сведения:
· Фамилия, имя, отчество, серия и номер паспорта.
· Возраст. Для первородящих определяют возрастную группу: юная первородящая - до 18 лет, возрастная (пожилая, старая) первородящая - свыше 30 лет.
· Адрес (согласно прописке и тот, где женщина проживает фактически).
· Причина обращения к врачу акушеру-гинекологу.
· Условия труда и быта. Профессия. При наличии профессиональной вредности в целях исключения неблагоприятного влияния производственных факторов на организм беременной и плод следует немедленно решить вопрос о рациональном трудоустройстве женщины.
· Условия жизни: количество человек, проживающих с беременной, материальная обеспеченность, жилищные условия, наличие животных в квартире.
· Перенесённые соматические и инфекционные заболевания: детские инфекции - ветряная оспа, краснуха, корь, коклюш, эпидемический паротит, скарлатина; заболевания сердечнососудистой системы, эндокринной системы, ЖКТ, мочеполовой, дыхательной системы; рахит, ревматизм, дифтерия, дизентерия, вирусный гепатит, тиф, туберкулёз, токсоплазмоз, генитальный герпес, цитомегаловирусная инфекция (ЦМВИ), онкологические заболевания и др.
· Перенесённые переливания препаратов крови, аллергические реакции, операции, травмы (сотрясения головного мозга, переломы и др.).
· Эпидемиологический анамнез.
· Привычные интоксикации (курение табака, употребление алкоголя, наркотиков).
· Менструальная и половая функция.
· Репродуктивная функция: количество предыдущих беременностей, продолжительность, течение, многоплодные беременности, исходы (роды и аборты), интервалы между беременностями, осложнения в родах, осложнения после родов и абортов, масса новорождённого (новорождённых), развитие и здоровье имеющихся в семье детей.
Акушерский анамнез дает ценную информацию для прогнозирования акушерских осложнений, особенностей течения беременности и родов. Осложнения предыдущих беременностей и родов, короткий интергенетический интервал повышают риск осложнений. В случае наличия рубца на матке после КС, энуклеации миоматозного узла, ушивания перфорационного отверстия необходимо уточнить срок перенесённой операции, вид КС (корпоральное или в нижнем маточном сегменте), характер течения послеоперационного периода.
· Перенесённые заболевания половых органов: воспалительные процессы, бесплодие, нарушение менструальной функции, операции на матке, маточных трубах, яичниках; ИППП.
· Семейный анамнез:
Состояние здоровья членов семьи, проживающих вместе с беременной (туберкулёз, алкоголизм, венерические заболевания, курение и др.);
Наследственность (многоплодные беременности, СД, онкологические и психические заболевания, гипертоническая болезнь, наличие в семье детей с врождёнными и наследственными заболеваниями и др.);
Возраст и состояние здоровья мужа, группа и резус-принадлежность его крови, а также наличие профессиональных вредностей и вредных привычек.
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ
Обследование беременной проводят акушер-гинеколог, стоматолог, отоларинголог, окулист, при необходимости - эндокринолог, уролог, хирург, кардиолог. При наличии показаний проводят медико-генетическое консультирование.
Первичный осмотр беременной терапевтом и другими специалистами без ознакомления с выпиской из амбулаторной карты недопустим. Он возможен только в тех случаях, когда женщина не имеет амбулаторной карты по месту жительства.
Объективное исследование беременной включает:
· термометрию;
· антропометрию (измерение роста, определение массы тела);
· измерение АД для диагностики АГ;
· определение телосложения и пельвиометрию;
· осмотр кожных покровов;
· осмотр и пальпацию молочных желёз;
· осмотр и пальпацию живота;
· пальпацию лонного сочленения;
· исследование органов кровообращения, дыхания, пищеварения, выделения, нервной и эндокринной систем;
· рутинные исследования, проводимые врачами других специальностей.
Определение ростовесовых показателей является необходимым условием для диагностики ожирения и выявления скрытых отеков. Чем раньше выполнена антропометрия, тем более достоверными будут данные для сравнения по мере прогрессирования беременности.
Аналогичная закономерность относится и к измерению АД, так как в поздние сроки беременности дифференциальная диагностика гипертонической болезни и гестоза усложняется. Обязательно следует установить значение АД до беременности, так как диагностика АГ во время беременности основана на сравнении данных с исходными (до беременности или в ее начале). Так, повышение систолического АД на 30 мм рт. ст. и более по сравнению с исходными показателями и повышение диастолического АД на 15 мм рт. ст. указывают на АГ. Особенно важно это учитывать у женщин с гипотонией до беременности, когда абсолютные цифры АД при гестозе невысоки.
АКУШЕРСКОЕ ОБСЛЕДОВАНИЕ
Специальное акушерское обследование включает три основных раздела:
· наружное акушерское исследование;
· внутреннее акушерское исследование;
·дополнительные методы исследования.
Наружное акушерское исследование включает: осмотр, пельвиометрию, а после 20недельного срока и измерение наибольшей окружности живота, пальпацию живота и лонного сочленения, аускультацию сердечных тонов плода.
Внутреннее акушерское исследование включает: осмотр наружных половых органов, исследование шейки матки при помощи зеркал, влагалищное исследование.
НАРУЖНОЕ АКУШЕРСКОЕ ИССЛЕДОВАНИЕ
Акушерские измерения
Для косвенной оценки внутренних размеров малого таза проводят пельвиометрию.
Значения наружных размеров таза в норме:
· distantia spinarum 25–26 см;
· distantia cristarum 28–29 см;
· distantia trochanterica 31–32 см;
· conjugata externa 20–21 см;
· conjugata diagonalis 12,5–13 см.
Наиболее важно уже при первом осмотре определить conjugata vera (истинную конъюгату), то есть прямой размер входа в малый таз (в норме 11–12 см). Достоверные данные может дать ультразвуковое измерение, однако в связи с недостаточной распространённостью этого метода в настоящее время попрежнему используют косвенные методы определения истинной конъюгаты:
· из значения conjugata externa вычитают 9 см и получают приблизительный размер истинной конъюгаты;
· по вертикальному размеру ромба Михаэлиса (он соответствует значению истинной конъюгаты);
· по размеру Франка (расстояние от остистого отростка VII шейного позвонка до середины яремной вырезки), который равнозначен истинной конъюгате;
· по значению диагональной конъюгаты - расстояние от нижнего края лобкового симфиза до наиболее выдающейся точки крестцового мыса (12,5–13 см). Определяют при вагинальном исследовании. При нормальных размерах таза мыс недостижим. В случае достижения мыса из величины диагональной конъюгаты вычитают индекс Соловьёва и получают размер истинной конъюгаты.
Ряд авторов на основании сопоставления данных измерений индекса Соловьёва (1/10 окружности кисти в области лучезапястного сустава) и истинной конъюгаты предлагают вычитать из величины диагональной конъюгаты 1/10 окружности кисти. Например, при диагональной конъюгате 11 см и окружности лучезапястного сустава 16 см надо вычесть 1,6 - размер истинной конъюгаты составит 9,4 см (первая степень сужения таза), при окружности кисти 21 см вычитают 2,1, в этом случае размер истинной конъюгаты равен 8,9 см (вторая степень сужения таза).
При отклонении одного или нескольких размеров от указанных значений необходимо произвести дополнительные измерения таза:
· боковая конъюгата - расстояние между передней и задней остями подвздошных костей одной и той же стороны (14–15 см и больше); если боковая конъюгата составляет 12,5 см и меньше, родоразрешение невозможно;
косые размеры малого таза:
От середины верхнего края лобкового симфиза до задней верхней ости обеих сторон (17,5 см);
От передней верхней ости одной стороны до задней верхней ости другой стороны (21 см);
От остистого отростка V поясничного позвонка до передневерхней ости каждой подвздошной кости (18 см); измеренные расстояния сравнивают попарно.
Разница между размерами каждой пары более 1,5 см свидетельствует о косом сужении таза, что может отразиться на течении родов.
Также необходимо определить угол наклонения таза - угол между плоскостью входа в таз и плоскостью горизонта (измеряется тазоугломером в положении женщины стоя); обычно он равен 45–55°; отклонение его величины в ту или иную сторону может неблагоприятно сказаться на течении родов.
Измеряют лонный угол - угол между нисходящими ветвями лонной кости. Лонный угол измеряют в положении беременной на гинекологическом кресле, при этом большие пальцы обеих рук располагают вдоль нисходящих ветвей лонной кости. В норме лонный угол равен 90–100°.
Информативно измерение размеров выхода таза:
· прямой размер (9 см) - между вершиной копчика и нижним краем лобкового симфиза. Из полученной цифры следует вычесть 2 см (толщина костей и мягких тканей);
· поперечный размер (11 см) измеряют тазомером перекрещивающимися ветвями или жесткой линейкой между внутренними поверхностями седалищных бугров. К полученной цифре прибавляют 2 см (толщина мягких тканей).
Сантиметровой лентой измеряют окружность живота на уровне пупка (в конце нормальной беременности она равна 90–100 см) и высоту стояния дна матки (ВДМ) - расстояние между верхним краем лонного сочленения и дном матки.
В конце беременности ВДМ в среднем равна 36 см. Измерение живота позволяет акушеру определить срок беременности, приблизительную предполагаемую массу плода (перемножив значения двух указанных размеров), выявить нарушение жирового обмена, заподозрить многоводие, маловодие.
Пальпация
Пальпация живота позволяет определить состояние передней брюшной стенки и эластичность мышц. После увеличения размеров матки, когда становится возможной наружная ее пальпация (13–15 нед), можно определить тонус матки, величину плода, количество ОВ, предлежащую часть, а затем по мере прогрессирования беременности - членорасположение плода, его положение, позицию и вид.
При пальпации живота используют так называемые приёмы наружного акушерского исследования (приёмы Леопольда):
· 1-й приём наружного акушерского исследования - определение ВДМ и части плода, находящейся в дне.
· 2-й приём наружного акушерского исследования - определение позиции плода, о которой судят по месту расположения спинки и мелких частей плода (ручек и ножек).
· 3-й приём наружного акушерского исследования - определение характера предлежащей части и её отношения к малому тазу.
· 4-й приём наружного акушерского исследования - определение соотношения предлежащей части со входом в малый таз.
Членорасположение плода - отношение конечностей плода к головке и туловищу.
При определении положения плода (отношение продольной оси плода к продольной оси матки) различают положения:
· продольное;
· поперечное;
Позиция плода - отношение спинки плода к правой или левой стороне матки. Различают I (спинка обращена к левой стороне матки) и II (спинка плода обращена к правой стороне) позиции плода.
Вид позиции - отношение спинки плода к передней или задней стенке матки. Если спинка обращена кпереди, говорят о переднем виде, кзади - заднем виде.
Предлежание плода - отношение крупной части плода (головки и ягодиц) ко входу в малый таз.
Пальпацию лонного сочленения производят для выявления расхождения лонного сочленения и симфизита во время беременности. Обращают внимание на ширину лонного сочленения, его болезненность при исследовании.
Аускультация
Выслушивание сердцебиения плода производят акушерским стетоскопом, начиная со второй половины беременности (реже с 18–20 нед). Акушерский стетоскоп отличается от обычного широкой воронкой. Сердечные тоны плода прослушиваются с той стороны живота, куда обращена спинка, ближе к головке. Припоперечных положенияхсердцебиение определяют на уровне пупка, ближе к головке плода. При многоплодной беременности сердцебиения плодов обычно выслушиваются отчётливо в разных отделах матки.
Сердцебиение плода имеет три основные аускультативные характеристики: частоту, ритмичность и ясность. Частота ударов в норме 120–160 в минуту. Сердцебиение должно быть ритмичным и ясным. Помимо акушерского стетоскопа, для аускультации сердечных тонов плода можно применять фетальные мониторы, работающие на основании эффекта Доплера.
ВНУТРЕННЕЕ АКУШЕРСКОЕ ИССЛЕДОВАНИЕ
Внутреннее акушерское исследование производят при следующих условиях: беременная должна лежать на спине,согнув ноги в коленных и тазобедренных суставах и разведя их в стороны; таз женщины должен быть приподнят; мочевой пузырь и кишечник опорожнены; исследование производят с соблюдением всех правил асептики.
Осмотр наружных половых органов
При осмотре наружных половых органов отмечаются характер оволосения (по женскому или мужскому типу), развитие малых и больших половых губ, состояние промежности (высокая и корытообразная, низкая); наличие патологических процессов: воспаление, опухоли, кондиломы, свищи, рубцы в области промежности после разрывов. При осмотре области заднепроходного отверстия обращают внимание на наличие геморроидальных узлов.
Раздвинув пальцами малые половые губы, осматривают вульву и вход во влагалище, состояние наружного отверстия мочеиспускательного канала, парауретральных ходов и выходных протоков больших желез преддверия влагалища.
Осмотр шейки матки при помощи зеркал
При исследовании используют ложкообразные или створчатые зеркала. Определяют: окраску слизистой оболочки шейки матки и влагалища, характер секрета, величину и форму шейки матки и наружного маточного зева, наличие патологических процессов на шейке матки (рубцовая деформация, эктропион, эктопия, лейкоплакия, полип цервикального канала, кондиломы) и стенках влагалища.
Акушерское влагалищное исследование в первом триместре беременности двуручное (влагалищнобрюшностеночное), а во II и III триместрах - одноручное (нет необходимости в пальпации через переднюю брюшную стенку).
В начале исследования определяют состояние промежности (её ригидность, наличие рубцов) и влагалища (ширину и длину, состояние его стенок, складчатость). Затем обследуют шейку матки: определяют её длину, форму, консистенцию, наличие на ней рубцов и разрывов, состояние наружного зева (закрыт, приоткрыт, пропускает кончик пальца, проходим для одного пальца и т.д.).
Накануне родов определяют степень зрелости шейки матки, которая является интегральным показателем готовности организма к родам.
Существует множество различных методик оценки зрелости шейки матки. Во всех методиках принимают во внимание следующие параметры:
· консистенцию шейки матки;
· длину влагалищной части и шеечного канала матки;
· степень проходимости шеечного канала;
· расположение и направление оси шейки матки в полости малого таза;
· состояние нижнего сегмента матки и толщину стенки влагалищной части шейки матки.
Диагностика беременности. Определение срока беременности и даты родов
При задержке менструации любого генеза у женщин репродуктивного возраста и отсутствии абсолютного бесплодия врач обязан учитывать возможность беременности.
Навыком диагностики беременности должен владеть врач любой специальности. Это связано с тем, что беременность требует наблюдения специалистов, а также может накладывать значительные ограничения на арсенал лечебных и диагностических средств, традиционно безвредных в других случаях. При предположении о беременности необходима консультация акушера-гинеколога.
«ЗОЛОТОЙ СТАНДАРТ» ДИАГНОСТИКИ БЕРЕМЕННОСТИ
Установление беременности в ранние сроки по клиническим данным представляет определенные трудности, так как имитировать состояние беременности могут эндокринные заболевания, стрессы, прием фармакологических препаратов. К задержке менструации могут приводить стрессы, кахексия, эндокринные нарушения (пролактинома, надпочечниковая гиперандрогения, тяжёлый гипотиреоз), приём половых гормонов, психотропных препаратов. Знание клинических методов диагностики беременности необходимо для постановки предварительного диагноза, который требует подтверждения инструментальными и лабораторными методами.
В настоящее время «золотым стандартом» диагностики беременности любой локализации считают сочетание двух методов:
· определения b-субъединицы ХГЧ;
· УЗИ с использованием трансвагинального датчика.
Ценность указанного диагностического подхода в том, что, вопервых, он практически исключает возможность ложноположительного или ложноотрицательного результата, вовторых, не только констатирует факт наличия или отсутствия беременности, но и дает представления о течении беременности и состоянии эмбриона/плода, втретьих, малоинвазивен и позволяет проводить серию исследований без риска для беременной и эмбриона/плода.
Хорионический гормон человека (ХГЧ) вырабатывается синцитиотрофобластом растущего ворсинчатого хориона. Уже на 7–9-й день после зачатия (3 нед акушерского срока) обнаруживают в крови bсубъединицу этого гормона, что совпадает с имплантацией оплодотворенной яйцеклетки в эндометрий. Концентрация bХГЧ неуклонно растет, достигая максимума на 10-й неделе, затем его уровень снижается в 2–3 раза и остается неизменным до конца беременности. Через 2 нед после родов гормон в крови уже не обнаруживают. Кроме ранней диагностики нормально прогрессирующей маточной беременности количественное определение b-ХГЧ позволяет отличить нормально протекающую беременность от патологической (внематочной, прерывающейся) при количественном динамическом определении.
Уровень b-ХГЧ измеряют в крови (с использованием иммунологического метода) или в моче. В первом случае получают более достоверные результаты.
Важно помнить, что выявление ХГЧ в крови женщины без учёта УЗИ и клинических признаков не является абсолютным подтверждением беременности.
Акушерское ультразвуковое исследование
С помощью УЗИ при трансвагинальной эхографии наличие беременности можно достоверно установить в 4–5 акушерских недель (т.е. когда задержка менструации при регулярном цикле составляет от одного дня до одной недели и более). При этом строке диагноз беременности устанавливают на основании определения в полости матки плодного
Диагностика беременности в более поздние сроки производится на основании визуализации плода/плодов, его двигательной активности.
КЛИНИЧЕСКИЕ ПРИЗНАКИ БЕРЕМЕННОСТИ
В современных условиях определение характерных клинических признаков беременности носит вспомогательный характер и является основанием для назначения «золотого стандарта» диагностики беременности. По диагностической ценности характерные признаки беременности могут быть разделены на три группы:
· сомнительные (предположительные) –связаны с субъективными ощущениями беременной и соматическими изменений в ее организме;
· вероятные –признаки, определяемые при объективном исследовании органов репродуктивной системы, и положительные иммунологические тесты на беременность;
· достоверные (несомненные) –объективные признаки, связанные с наличием самого плода (определяются во второй половине беременности).
Сомнительные признаки беременности :
перемены в аппетите (отвращение к мясу, рыбе и др.), прихоти (тяготение к острым блюдам, к необычным веществам – мелу, глине и др.), тошнота, рвота по утрам;
· изменение обонятельных ощущений (отвращение к духам, табачному дыму и др.);
· изменения со стороны нервной системы: раздражительность, сонливость, неустойчивость настроения и др.;
· пигментация кожи на лице, по белой линии живота, сосков и околососковых кружков;
· ощущение нагрубания молочных желёз;
· учащение мочеиспускания;
· увеличение объёма живота.
Вероятные признаки беременности:
· прекращение менструации;
· появление молозива из открывающихся на соске молочных ходов при надавливании на молочные железы;
· синюшность (цианоз) слизистой оболочки влагалища и шейки матки;
· изменение величины, формы и консистенции матки;
· лабораторные исследования (определение хорионического гормона в моче и крови).
Выявление вероятных признаков беременности производят путем: опроса; осмотра и пальпации молочных желез; осмотра наружных половых органов и входа во влагалище; исследования при помощи зеркал; влагалищного и двуручного влагалищноабдоминального исследования женщины.
Задержка менструации является важным признаком, особенно у женщин с регулярным циклом. Значение этого симптома увеличивается, если он сочетается с нагрубанием молочных желез и появлением в них молозива, с
возникновением цианоза влагалища и особенно влагалищной части шейки матки, с изменением величины и консистенции матки.
С наступлением беременности по мере ее прогрессирования размеры матки меняются. Изменение формы матки определяют при двуручном (бимануальном) исследовании. Матка у небеременных женщин имеет грушевидную форму, несколько уплотненную в переднезаднем размере. С наступлением беременности форма матки меняется. С 5–6недельного срока матка приобретает шаровидную форму. Начиная с 7–8 недели матка становится асимметричной, может выпячиваться один из ее углов. Примерно к 10 неделям матка вновь становится шаровидной, а к III триместру беременности приобретает овоидную форму. Условно можно пользоваться следующим правилом: в 8 нед тело матки увеличивается в 2 раза по сравнению с исходными размерами, в 10 недель - в 3 раза, в 12 нед - в 4 раза.
На наличие беременности указывают перечисленные ниже признаки.
Увеличение матки . Оно заметно на 5–6й неделе беременности; матка вначале увеличивается в переднезаднем направлении (становится шарообразной), позднее увеличивается и поперечный ее размер. Чем больше срок беременности, тем яснее увеличение объема матки. К концу II месяца беременности матка увеличивается до размеров гусиного яйца, в конце III месяца беременности дно матки находится на уровне симфиза или несколько выше его.
Признак Горвица –Гегара . Консистенция беременной матки мягкая, причём размягчение выражено особенно сильно в области перешейка. Пальцы обеих рук при двуручном исследовании встречаются в области перешейка почти без сопротивления.
Признак Снегирёва . Для беременности характерна лёгкая изменяемость консистенции матки. Размягченная беременная матка во время двуручного исследования под влиянием механического раздражения плотнеет и сокращается в размере. После прекращения раздражения матка вновь приобретает мягкую консистенцию.
Признак Пискачека . В ранние сроки беременности нередко имеет место асимметрия матки, зависящая от куполообразного выпячивания правого или левого угла её с 7–8 нед. Выпячивание соответствует месту имплантации
плодного яйца. По мере роста плодного яйца выпячивание постепенно исчезает (к 10 нед).
Губарев и Гаус обратили внимание на лёгкую подвижность шейки матки в ранние сроки беременности. Лёгкая смещаемость шейки матки связана со значительным размягчением перешейка.
Признак Гентера . В ранние сроки беременности имеет место усиленный перегиб матки кпереди, возникающий в результате сильного размягчения перешейка, а также гребневидное утолщение (выступ) на передней поверхности матки по средней линии. Это утолщение определяют не всегда.
Достоверные признаки беременности:
· определение (пальпация) частей плода. Во второй половине беременности при пальпации живота обнаруживают головку, спинку и мелкие части (конечности) плода;
· ясно слышимые сердечные тоны плода. При простой аускультации (акушерским стетоскопом) сердцебиение плода можно услышать после 18–20 нед;
· движения плода, ощущаемые врачом при обследовании беременной.
Диагноз беременности является точным даже при наличии только одного достоверного признака.
ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕННОСТИ И ДАТЫ РОДОВ
Определение срока беременности производят на основании анамнестических данных, по результатам объективного обследования:
· По дате последней менструации. О сроке беременности можно судить на основании учета времени, прошедшего с первого дня последней менструации до момента, когда определяется срок (при условии регулярного менструального цикла). Для вычисления срока родов нужно от даты последней менструации отнять 3 месяца и прибавить 7 дней (правило Негеле).
· По овуляции. При известной дате зачатия для вычисления срока родов нужно отнять 3 месяца и отнять 7 дней (модификация правила Негеле) или прибавить 266 дней (38 недель). Кроме того, условно дату зачатия можно определить по подъему базальной температуры, по дате экстракорпорального оплодотворения (ЭКО) или искусственного осеменения, по данным ультразвукового мониторинга овуляции.
· По первой явке в женскую консультацию. Учитывают данные анамнеза и осмотра при первом осмотре беременной.
· По дате первого шевеления. При определении срока беременности и родов учитывают время первого шевеления плода, которое ощущается первородящими с 20й недели беременности, повторнородящими - примерно на 2 нед раньше. Однако это ощущение субъективно и его значение ограниченно.
Для определения срока родов у первородящих к дате первого шевеления плода (20 нед) прибавляют 20 нед, у повторнородящих – к дате первого шевеления (18 нед) прибавляют 22 нед.
Для быстрого подсчёта срока беременности и родов по дате последней менструации и по первому шевелению плода выпускают специальные акушерские календари - гравидометры.
· По данным УЗИ, проведённых в разные сроки беременности.
До визуализации эмбриона срок беременности определяют по среднему внутреннему диаметру плодного яйца, вычисляя среднее значение из его продольного, переднезаднего и поперечного размеров (ультразвуковой датчик позиционируют так же, как и при определении размеров матки). С появлением эмбриона и сердцебиения плода определяющим критерием становится его копчикотеменной размер (КТР). После выполнения измерений данные сверяют со среднестатистическими значениями из специальных акушерских таблиц и определяют, какому сроку беременности соответствуют размеры плодного яйца и эмбриона. К концу первого триместра диагностическую ценность получает определение окружности головки и живота плода, измерение расстояния между теменными
костями (бипариетальный диаметр). Во втором триместре беременности выполняют развернутую фетометрию - измеряют указанные параметры плода, а также длину трубчатых костей (бедра, костей голени, плеча, костей
предплечья), стопы, размер мозжечка. Сверяя полученные значения с фетометрическими таблицами, делают заключение о том, какому сроку беременности соответствуют размеры плода.
Кроме того, срок беременности можно определить исходя из данных объективного обследования.
В 4 нед отмечается незначительное увеличение матки. В этот срок достоверное определение беременности неинструментальными методами невозможно.
В 8 нед размер матки увеличивается в 2 раза и приблизительно соответствует размерам женского кулака.
В 12 нед асимметрия матки исчезает, дно её доходит до верхнего края лонной дуги.
Начиная с 4го месяца беременности дно матки пальпируют через переднюю брюшную стенку и о сроке беременности
судят по ВДМ. Важно помнить, что на ВДМ могут влиять размер плода, избыточное количество ОВ, двойня, неправильное положение плода и другие особенности течения беременности. Поэтому ВДМ при определении срока беременности учитывают в совокупности с другими признаками (последняя менструация, первое шевеление и др.). ВДМ над лоном измеряют сантиметровой лентой.
ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ.
КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ
Клинический анализ крови - один из важнейших диагностических методов, тонко отражающих реакцию кроветворных органов на воздействие различных физиологических и патологических факторов. Общеклиническое исследование крови имеет большое значение в постановке диагноза, а при заболеваниях системы кроветворения ему отводят ведущую роль.
Кровь состоит из плазмы и форменных элементов - клеток крови. Плазма - жидкая среда, с помощью которой клетки крови, выполняющие определённые функции в организме, поступают во все органы и ткани организма человека. Соотношение объёма эритроцитов и плазмы друг к другу (гематокритное число) имеет большое значение в оценке гомеостаза организма женщины.
Количественные и качественные изменения форменных элементов указывают на различные патологические состояния - анемии, гемобластозы, инфекционновоспалительные заболевания. Уточнение диагноза проводят с помощью других методов исследования.
При обследовании беременной клинический анализ крови обычно включает определение количества эритроцитов,лейкоцитов, тромбоцитов, ретикулоцитов, подсчёт лейкоцитарной формулы, определение концентрации гемоглобина, СОЭ, вычисление цветового показателя и гематокрита (Ht).
Данные общего анализа крови позволяют получить комплексное представление о состоянии организма беременной.
· Динамическое наблюдение за состоянием организма беременной.
· Обнаружение патологии на ранних этапах.
· При наличии какоголибо заболевания или патологического состояния - контроль его течения и эффективности проводимой терапи.
ПОКАЗАНИЯ
· Контроль состояния беременной в ходе диспансерного наблюдения. Проводят в 1й половине беременности 1 раз в месяц, во 2й половине беременности - 1 раз в 2 нед.
· Контроль течения осложнений беременности и эффективности проводимой терапии.
· Контроль течения сопутствующих заболеваний и эффективности проводимой терапии.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
В особой подготовке необходимости нет. Забор крови производят обычно утром натощак для предотвращения пищеварительного лейкоцитоза (это условие не строго обязательно), желательно до физической нагрузки и различных диагностических процедур.
ПОКАЗАНИЯ
· Контроль состояния беременной в ходе диспансерного наблюдения. Проводят в 1-ой половине беременности один раз в месяц, во 2ой половине беременности - один раз в 2 нед.
· Контроль течения заболевания и эффективности проводимой терапии.
ПОДГОТОВКА
Накануне сбора мочи:
· отказаться от красящих мочу овощей и фруктов;
· не принимать мочегонные препараты, сульфаниламиды и препараты сены;
· провести тщательный туалет наружных половых органов.
МЕТОДИКА СБОРА
Собирают всю утреннюю порцию мочи натощак сразу же после сна (желательно, чтобы предыдущее мочеиспускание было не позднее 2 ч ночи) в сухую чистую, но не стерильную посуду. Собранную мочу немедленно доставляют в лабораторию. Мочу, собранную для общего анализа, нельзя хранить дольше 1,5–2 ч (обязательно в холодном месте).
БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ
ОБОСНОВАНИЕ
Проведение биохимического анализа крови позволяет получить представление о белковом, липидном, углеводном, водноэлектролитном обмене, кислотности среды, содержании микроэлементов и витаминов. Одни показатели характеризуют состояние организма в целом, другие - функции отдельных органов и систем (например, органоспецифические ферменты).
Во время наблюдения за беременной обычно определяют только показатели, отражающие белковый, углеводный обмен, функции печени, почек, метаболизм железа, электролитного баланса.
Наблюдение за состоянием организма женщины во время физиологически протекающей беременности и при развитии осложнений.
ПОКАЗАНИЯ
Исследование проводят по следующим показаниям:
· контроль состояния беременной в ходе диспансерного наблюдения;
· контроль течения осложнений беременности и эффективности проводимой терапии;
· контроль течения сопутствующий заболеваний и эффективности проводимой терапии.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Особой подготовки исследование не требует. Забор крови производят обычно утром натощак.
Пренатальная диагностика – это совокупность методов, используемых для выявления патологий на этапе внутриутробного развития. Она позволяет с высокой долей вероятности определять генетические и другие нарушения плода. В случае подтверждения аномалии развития родители принимают решение о дальнейшем вынашивании или прерывании беременности. Благодаря комплексному обследованию, практически со 100 % уверенностью можно определить отцовство ребенка и его пол.
На сегодняшний день дородовый скрининг представляет новое, но динамически развивающееся и очень перспективное направление в медицине. В первую очередь, оно показано беременным, входящим в группы риска.
Диагностика заболеваний
Пренатальная диагностика хромосомных заболеваний позволяет установить нижеследующие патологии.
Синдром Дауна
Наиболее распространенное хромосомное заболевание, встречается у одного из восьми сотен новорожденных. Человек с данной патологией имеет дополнительную 47 хромосому. Помимо характерного внешнего вида, у детей с синдромом Дауна часто диагностируют косоглазие, нарушения слуха, тяжелые патологии сердечной и желудочной систем, умственную отсталость.
Определить наличие патологии у плода можно по увеличению воротниковой зоны, отсутствию носовой косточки, при аномалиях некоторых отделов кишечника и патологических изменениях в анализе крови беременной. Окончательный диагноз ставят, учитывая совокупность результатов, полученных при использовании прямых и непрямых методов пренатальной диагностики.
Синдром Шерешевского-Тернера
Генетическое заболевание, возникающее при отсутствии или повреждении одной из Х-хромосом. Встречается только у женского пола. Симптомы болезни: задержка роста, короткая толстая шея, ушные раковины аномальной формы и тугоухость, задержка полового созревания, недоразвитие молочных желез, отсутствие менструаций (). Интеллектуальное развитие, как правило, не страдает. Взрослые женщины с синдромом Тернера бесплодны.
Синдром Х-трисомии
Возникает только у представительниц женского пола. Заболевание развивается вследствие наличия в генотипе трех Х-хромосом. Симптомы болезни – глубокая умственная отсталость, недоразвитие половых органов, бесплодие.
Гемофилия
Наследственное заболевание, связанное с нарушениями свертываемости крови, которым болеют преимущественно мужчины. Носителем гена гемофилии являются женщины, которые передают заболевание своим сыновьям. Вероятность развития гемофилии возрастает при родственных связях родителей. Возможны кровотечения в суставы и внутренние органы, которые возникают в результате даже незначительной травмы. Причина патологии – мутация одного гена в Х-хромосоме.
Синдром Клайнфельтера
Патология хромосомного происхождения, при которой в мужском генотипе есть дополнительная женская хромосома. У больных отмечают задержку физического и речевого развития, диспропорциональное телосложение, недоразвитие половых органов, увеличение грудных желез, скудный рост волос на теле. У больных синдромом Клайнфельтера повышен риск заболеть эпилепсией, сахарным диабетом, гипертонией, шизофренией. У некоторых пациентов отмечают умеренную умственную отсталость, трудности в установлении контактов с другими людьми, склонность к алкоголизму.
Пренатальная диагностика врожденных патологий определяет:
- Нарушения в развитии черепа и головного мозга.
- Гидроцефалию – нарушение баланса между выработкой спинномозговой жидкости и ее усвоением, часто возникает из-за , в результате гипоксии плода, перенесенных инфекционных заболеваний, курения матери во время беременности.
- Пороки сердца. Пренатальный скрининг позволяет с точностью установить аномалии в развитии сердца и сосудов будущего ребенка. На основании полученных данных принимается решение о необходимости хирургического вмешательства в первые дни, а иногда и часы после его рождения.
- Отсутствие почек или тяжелые нарушения их развития. Эта патология диагностируется на 13-17 неделе гестации. Среди возможных аномалий выделяют отсутствие почки, наличие третьего органа, удвоение почки. Патология сопровождается задержкой роста и общего развития плода, маловодием, нарушениями в формировании плаценты. Прерывание беременности обусловлено по медицинским показаниям, и по согласию с родителями должно осуществляться не позже 22 недели. Высок риск и преждевременных родов.
- Аномалии в формировании конечностей.
Методы дородовой диагностики

Существуют неинвазивные и инвазивные методы пренатального скрининга.
Неинвазивная пренатальная диагностика
Не представляет ни малейшей опасности как для женщины, так и для ее будущего ребенка. При ее проведении не проводятся хирургические манипуляции, которые могли бы травмировать плод. Такие методы показаны всем беременным, независимо от возраста, состояния здоровья или наличия наследственных заболеваний.
Данные (непрямые методы) обследования включают ультразвуковую диагностику () и исследование сыворотки крови беременной.
Ультразвуковое исследование
УЗИ в пренатальной диагностике входит в разряд плановых и обязательных процедур у беременных. Отказ от данного обследования не имеет смысла: процедура безопасна, безболезненна и может определить, насколько успешно развивается плод, и есть ли риск наличия патологий.
УЗИ в первом триместре позволяет максимально точно установить срок беременности, количество плодов, подтвердить степень жизнеспособности эмбриона, исключить наличие пузырного заноса. производят в 6-7 недель. Если у женщины были самопроизвольные аборты, устанавливают, насколько плотно эмбрион закрепился в матке и нет ли угрозы повторного выкидыша.
УЗИ во втором триместре, проведенное на 11-13 неделе, может установить пол ребенка, наличие пороков сердца, почек, конечностей и других органов, измерить воротниковую зону, определить наличие миомы или других новообразований, которые препятствуют нормальному кровоснабжению плаценты.
УЗ-диагностика на сроке 22-26 недель позволяет увидеть аномалии, не выявленные ранее, установить положение плода в матке, выявить задержку внутриутробного развития, диагностировать маловодие или .
Скрининг сывороточных факторов
Производят на основании исследования проб крови, взятых из вены беременной женщины. Обычно исследование проводят в период с 16-ой по 20-ю неделю, в отдельных случаях допускается делать анализ на сроке до 22-й недели.
Данный скрининг еще называют «тройным тестом», поскольку он предоставляет информацию о трех веществах: альфа-фетопротеине, хорионическом гонадотропине и неконъюгированном эстриоле.
Проведение скрининга с точностью до 80 % устанавливает аномалии плода, в частности синдром Дауна и закрытие нервной трубки.
На сроке 11-13 недель выявляют некоторые другие патологии развития, такие как синдромы Патау и Эдвардса. Второе из перечисленных заболеваний по своей частоте уступает только синдрому Дауна.
При синдроме Эдвардса диагностируется очень высокая смертность на первом году жизни (90 % случаев). До взрослого возраста такие дети доживают исключительно редко. К врожденным порокам, характерным при данной патологии, относятся: низкая масса тела (около 2 кг у доношенного ребенка), сердечно-сосудистая недостаточность, кишечная непроходимость, глубокая умственная отсталость.
Диагностика синдрома Эдвардса на ранних сроках беременности нереальна, но на УЗИ, проведенном на 12-й неделе, уже можно обнаружить наличие грыжи брюшной полости и кист сосудистых сплетений. Прогноз для выживания таких пациентов неблагоприятный.
Инвазивные (прямые методы)
Инвазивные методы пренатального скрининга – получение образцов клеток и тканей эмбриона, плаценты и плодных оболочек с целью их изучения.
Это такие методы, как:
- биопсия ворсин хориона;
- биопсия тканей плода;
- фетоскопия.
Рассмотрим более подробно, когда и как проводятся данные процедуры.
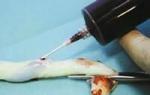
Амниоцентез
Забор околоплодных вод для исследования их химического состава. Данный анализ позволяет установить степень зрелости плода, выявить недостаток снабжения его кислородом (), определить резус-конфликт плода и матери. Процедура показана к проведению на 15-16 неделе.

Забор амниотической жидкости при амниоцентезе
Данная пренатальная диагностика устанавливает более 60 видов наследственных болезней, которые могут передаваться ребенку от родителей. Риск прерывания беременности при прохождении процедуры невелик и составляет не более 1 %.
Бипсия хориона
Оптимальный срок проведения данного исследования – период в первом триместре, до 12 недели. Процедура заключается в следующем: при помощи катетера, вводимого в шейку матки, забирают образцы материалов тканей хориона. Манипуляцию проводят под местной анестезией, поэтому она безболезненна, или приносит незначительный дискомфорт.
После обработки и нахождения в инкубаторе проводят анализ хромосом на наличие генетических аномалий. Многие женщины опасаются биопсии, полагая, что процедура может привести к травме плода и выкидышу. Такой риск действительно существует, но он не превышает 1 %.
В ряде случаев после проведения биопсии могут отмечаться небольшие боли в животе и ноге и незначительное кровотечение. Эти явления не свидетельствуют об отклонении от нормы и не оказывают отрицательного влияния на развитие плода.

Метод пренатальной диагностики — биопсия хориона
Биопсия хориона позволяет выявить многие нарушения, среди них муковисцидоз. Это тяжелое заболевание, при котором нарушается выработка специфического белка, переносящего жиры. Наличие патологии приводит к нарушению процесса пищеварения, снижению иммунитета, частым воспалениям легких. Болезнь неизлечима, но своевременная постановка диагноза позволяет обеспечить условия, позволяющие пациентам с данной патологией дожить до взрослого возраста.
Биопсия тканей плода
Диагностическая процедура осуществляется во втором триместре беременности и контролируется УЗИ. Ее суть заключается в заборе образцов кожи плода с целью исключения тяжелых заболеваний кожных покровов, передающихся по наследству.
Данный метод пренатальной диагностики устанавливает риск таких пороков развития плода, как ихтиоз, альбинизм, гиперкератоз.
Ихтиоз – редкое генетическое заболевание, при котором происходит деформация кожных покровов, приобретающих вид схожий с рыбьей чешуей. Симптомы болезни: ороговелость, шелушение и повышенная сухость кожи, наличие на ней мелких чешуек и высыпаний, деформация ногтевых пластин. Существует несколько разновидностей данной патологии.
При наличии ихтиоза, развивающегося внутриутробно, нередки случаи выкидышей или рождения мертвого ребенка. Если ребенок выживает, продолжительность его жизни составляет не более недели. При выявлении заболевания на этапе внутриутробного развития родителям рекомендуют прервать беременность ввиду нежизнеспособности плода.
Кордоцентез
Это метод, анализирующий забор крови, полученный из пуповины плода. Срок проведения процедуры – период после 20 недели, лучшим временем является 22-25 недели.

Забор крови из пуповины плода (кордоцентез)
Манипуляцию производят по строгим показаниям, когда другие инвазивные методы невозможны к применению ввиду большого срока:
- возраст матери старше 35 лет;
- негативные результаты биохимического анализа крови;
- высокая вероятность ;
- наличие наследственного заболевания у одного из родителей.
Кордоцентез не производится, если у женщины диагностирована угроза прерывания беременности, при наличии миомы, кровотечении, в период обострения инфекционных и хронических заболеваний.
Исследование пуповинной крови позволяет определить такие аномалии как синдромы Дауна, Эдвардса, Клайнфельтера. Помимо генетических заболеваний, возможно диагностировать дистрофию Дюшшена, муковисцидоз, гемолитическую болезнь плода, вызванную резус-конфликтом. На сегодняшний день при помощи данного исследования можно определить наличие более 6000 заболеваний.
Фетоскопия
Осмотр плода при помощи введенного зонда. Визуальное обследование состояния ребенка проводится на 18-19 неделе гестации. Фетоскопия применима исключительно по медицинским показателям, поскольку при введении эндоскопа риск выкидыша составляет 7-8 %.
Среди других инвазивных методов следует выделить плацентобиопсию (взятие на анализ образцов плаценты) и исследование мочи плода (для определения степени тяжести патологии почек).
Показания для пренатальной диагностики
В каких случаях рекомендуется пройти обследование на выявление возможных патологий плода и насколько это безопасно? Методы пренатальной диагностики рекомендованы далеко не всем будущим матерям. Поскольку применение инвазивных методов сопряжено с определенной долей риска для ребенка, их назначают только по строгим медицинским показаниям.
К ним относятся:
- зрелый возраст родителей (мать старше 35 лет, отец старше 45 лет);
- подозрение на пороки или нарушения в развитии, обнаруженные на УЗИ;
- наличие в семье старшего ребенка с хромосомными аномалиями;
- перенесенные инфекционные заболевания на раннем сроке беременности ( , );
- женщинам носителям наследственных заболеваний (гемофилия);
- при выявлении отклонений от нормы биохимических маркеров;
- факт облучения одного из родителей незадолго до наступления беременности.
Далеко не все из перечисленных факторов непременно ведут к нарушениям развития плода. Так, если в семье есть старший ребенок с синдромом Дауна, вероятность рождения второго малыша с таким же диагнозом невелика. Но большинство родителей предпочитают перестраховаться и убедиться в том, что у ребенка отсутствуют пороки развития.
Как правило, пройти обследование предлагают возрастным родителям, хотя дети с синдромом Дауна часто рождаются и у женщин более молодого возраста.
Принципы пренатальной диагностики

Результаты пренатального скрининга отличаются высоким уровнем надежности и достоверности. Они могут, как опровергнуть опасения наличия патологии, так и подготовить родителей к рождению больного ребенка.
Проведение диагностических процедур должно проходить с учетом главных этических принципов:
- Доступность. Пройти исследования должны все женщины, у которых есть для этого медицинские показания. Отсутствие финансов не должно стать препятствием к проведению процедуры.
- Добровольность. Врачи обязаны объяснить беременной женщине и ее мужу необходимость прохождения исследования и степень риска рождения больного ребенка. Однако, все назначения носят рекомендательный характер, окончательное решение о необходимости их прохождения принимают супруги.
- Обеспечение семьи полной информации о состоянии плода. Родители должны иметь полное представление о характере заболевания их будущего ребенка, особенностях его развития, методах лечения и дальнейшем прогнозе.
- Процедуры пренатальной диагностики осуществляются в первую очередь женщинам, у которых есть для этого медицинские показатели. Многие впечатлительные женщины с повышенным уровнем тревожности, которые не входят в группу риска, также могут пройти данные исследования, но с полным информированием их возможных последствий.
- Решение о прерывании беременности принимается исключительно женщиной и членами ее семьи. Какое-либо давление или запугивание со стороны медиков недопустимо!
- Если семья принимает решение не прерывать беременность, врач должен ознакомить родителей с особенностями ухода за будущим ребенком и морально подготовить супругов к их будущей жизни с малышом.
Решение о необходимости диагностических процедур принимается совместно акушером-гинекологом, генетиком, неонатологом, детским хирургом, учитывая при этом пожелания самих родителей.
В процессе сбора анамнеза прежде всего следует обратить внимание на обстоятельства, которые могут послужить факторами риска различных заболеваний и акушерских осложнений. При этом следует учитывать:
- возраст пациенток;
- условия быта и труда;
- пристрастие к вредным привычкам (курение, употребление алкоголя, использование наркотиков и т. д.);
- наследственность и перенесенные экстрагенитальные заболевания;
- менструальную функцию;
- половую функцию;
- перенесенные гинекологические заболевания;
- детородную функцию.
Внимательно анализируют жалобы пациентки.
Уже на этапе сбора анамнеза и оценки жалоб возможно выявить ряд предположительных признаков беременности на ранних сроках (диспепсические явления, изменение обонятельных ощущений, нарушения функции нервной системы, учащение мочеиспускания), а также некоторые вероятные признаки беременности (прекращение менструаций). Кроме того, полученная информация позволяет прогностически определить круг возможных осложнений при данной беременности.
Объективное обследование беременной начинают с общего осмотра, при котором измеряют рост и массу пациентки, оценивают телосложение, состояние кожных покровов и молочных желез, форму живота. В этом случае наряду с другими не менее важными данными также можно на ранних сроках беременности обнаружить некоторые ее предположительные признаки (пигментация кожи отдельных частей тела, увеличение размеров живота и нагрубание молочных желез) и вероятные (увеличение молочных желез, появление молозива из соска при надавливании).
Путем аускультации, перкуссии и пальпации изучают состояние сердечно-сосудистой и дыхательной систем, органов желудочно-кишечного тракта, нервной и мочевыделительной системы, опорно-двигательного аппарата.
Исследование внутренних органов, особенно при первичном осмотре, позволяет своевременно выявить заболевания, которые являются противопоказаниями для пролонгирования беременности.
В процессе обследования у пациентки измеряют артериальное давление, с помощью лабораторных методов исследуют кровь (морфологическая структура, СОЭ, группа крови, резус-принадлежность, биохимические показатели, свертывающая система, серологические исследования для выявления инфекции и др.), мочу, отделяемое мочеполовых путей на наличие инфекций.
Особого внимания заслуживает проведение специального акушерского обследования.
При этом измеряют длину окружности живота и высоту стояния дна матки над лобком. Полученные результаты сравнивают с нормативами, характерными для данного срока беременности.
Обязательным является исследование таза пациентки путем осмотра, пальпации и измерения. Обращают внимание на пояснично-крестцовый ромб, форма и размеры которого позволяют судить о строении таза.
При измерении таза у всех пациенток обязательно определяют три наружных поперечных размера (Distantia spinarum, Distantia cristarum, Distantia trochanterica), один прямой - наружная конъюгата (Conjugata externa). При вычитании из длины наружной конъюгаты 9 см можно судить о размерах истинной конъюгаты.
В качестве дополнительных наружных параметров, особенно при подозрении на сужение таза, определяют размеры выхода таза, высоту таза и его косые размеры. Дополнительное измерение окружности лучезапястного сустава позволяет получить представление о толщине костей скелета, включая и кости таза.
Пальпация живота с помощью наружных приемов акушерского исследования дает возможность получить представление о:
- состоянии и эластичности передней брюшной стенки и прямых мышц живота (расхождения, грыжевые образования);
- величине и тонусе матки;
- членорасположении плода (отношении его конечностей к туловищу и головке);
- положении плода (отношение продольной оси плода к продольной оси матки);
- позиции плода (отношение спинки плода к сторонам матки) и ее виде (отношение спинки плода к передней или задней стенке матки);
- предлежании плода (отношение головки или тазового конца плода ко входу в малый таз).
При аускультации с помощью акушерского стетоскопа сердечные тоны плода прослушиваются обычно после 20 нед беременности. При этом определяют место наилучшего выслушивания тонов плода, частоту и ритмичность сердцебиений. Кроме этого, определяется также шум сосудов пуповины, пульсация брюшной части аорты беременной, кишечные шумы.
Пальпация и аускультация позволяют также убедиться в наличии достоверных или несомненных признаков беременности, которые появляются во второй половине беременности и свидетельствуют о наличии плода в полости матки:
- пальпирующиеся части плода - головка, спинка и конечности;
- ясно слышимые сердечные тоны плода;
- движения плода, ощущаемые врачом при исследовании.
Осмотр наружных половых органов позволяет получить представление о состоянии вульвы, слизистой оболочки входа во влагалище, выводных протоков больших желез преддверия влагалища, поверхности промежности.
При исследовании с помощью зеркал определяют состояние влагалищной части шейки матки и стенок влагалища. При этом на ранних сроках беременности выявляют такие вероятные ее признаки, как цианоз шейки матки и стенок влагалища, а также можно выявить или заподозрить их заболевания. Одновременно можно взять материал (отделяемое из шеечного канала, со сводов влагалища, из мочеиспускательного канала и парауретральных ходов) для цитологического исследования и выявления возбудителей инфекционных заболеваний мочеполовых путей. Цитологическая картина отделяемого из влагалища косвенно позволяет судить о готовности организма к родам после 39 нед беременности на основании оценки количества поверхностных, ладьевидных, промежуточных и парабазальных клеток, эозинофильного и пикнотического индекса.
Результаты осмотра наружных половых органов и исследование с помощью зеркал дают возможность выявить признаки и последствия бывших ранее беременностей и родов, к которым относятся: рубцы в области старых разрывов или разрезов промежности, более широкое влагалище и менее выраженная складчатость его стенок, щелевидная форма наружного зева канала шейки матки (в ряде случаев деформированная рубцами или боковыми разрывами).
Влагалищное (пальцевое) исследование позволяет определить состояние мышц тазового дна, стенок и сводов влагалища, шейки матки (длина, расположение по отношению к проводной оси таза, форма, консистенция) и ее наружного зева (степень открытия, форма, деформации и дефекты).
С помощью двуручного исследования определяют положение, форму, контуры, величину, консистенцию матки и оценивают состояние придатков матки.
На ранних сроках беременности с помощью этих исследований выявляют такие вероятные ее признаки, как изменение величины, формы и консистенции матки. Кроме того, при влагалищном исследовании определяют и диагональную конъюгату (Conjugata diagonalis), что в совокупности с данными наружных измерений позволяет судить о форме и размерах таза. Однако измерить диагональную конъюгату не всегда возможно, так как при нормальных размерах таза мыс не достигается.
Результаты исследований позволяют не только установить факт наличия беременности, оценить характер ее течения и состояние плода, но и определить срок беременности и родов.
При нормальном течении беременности ее продолжительность в среднем составляет около 280 дней, если считать от 1-го дня последней менструации, что квалифицируется как «акушерский срок беременности». На такой расчет ориентировано определение сроков дородового отпуска и предполагаемого срока родов, а также оценка размеров плода по данным УЗИ в сроки беременности более 12 нед.
Следовательно, для определения акушерского срока беременности от даты последней менструации отсчитывают должное количество дней до момента исследования.
Для определения предполагаемого срока родов, согласно акушерскому сроку от даты 1-го дня последней менструации по календарю, отсчитывают назад 3 мес и прибавляют 7 дней. Однако следует учитывать, что предполагаемый срок родов - это не какая-то фиксированная дата. Это всего лишь некий промежуток времени, составляющий ±10-12 дней, когда наиболее вероятно произойдут роды.
Иногда используют расчет так называемого «эмбрионального срока» беременности от момента зачатия, что нередко почти совпадает с датой овуляции.
Следует принимать во внимание, что созревшая яйцеклетка способна к оплодотворению в течение 2 сут после овуляции, а сперматозоиды обладают оплодотворяющей активностью в течение 4 сут после эякуляции. Следовательно, период наиболее вероятной возможности зачатия составляет около 6 дней. Эмбриональный срок получается короче акушерского приблизительно на 14-16 дней.
Одним из дополнительных ориентиров для определения предполагаемого срока беременности является время, когда начинают ощущаться первые шевеления плода. Обычно у первородящих это происходит после 20-й недели, а у повторнородящих после 18 нед. Однако этот признак является весьма субъективным и может быть принят во внимание только в совокупности с другими данными.
Для уточнения срока беременности и предполагаемой даты родов дополнительно можно использовать данные о длине окружности живота и высоте стояния дна матки над лобком. Однако необходимо принимать во внимание, что и эти показатели являются весьма относительными, так как могут варьировать в широких пределах.
Данные эхографии не позволяют определить срок беременности, так как в процессе этого исследования решают совершенно другой, но не менее важный вопрос: для какого срока беременности характерны полученные в процессе исследования размеры плодного яйца, эмбриона, плода и отдельных его частей при условии, что известен предполагаемый срок беременности, который в свою очередь определяют на основании известных данных. При нормальном течении беременности размеры плода и срок беременности совпадают, что и создает ложное представление о том, что УЗИ позволяет определить срок беременности.
Определение реактивности сердечно-сосудистой системы плода по данным кардиотокографии во время беременности и в родах
В настоящее время неотъемлемой частью комплексной оценки состояния плода во время беременности и в родах является кардиотокография (КТГ).
Мониторное наблюдение за сердечной деятельностью плода значительно расширяет возможности анте- и интранатальной диагностики, позволяет эффективно решать вопросы рациональной тактики ведения беременности и родов и тем самым снижать показатели перинатальной заболеваемости и смертности.
КТГ представляет собой метод функциональной оценки состояния плода на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода.
При беременности используют наружную (непрямую) КТГ.
Сердечную деятельность плода регистрируют специальным ультразвуковым датчиком с частотой 1,5-2,0 МГц, работа которого основана на эффекте Допплера. Электронная система кардиомонитора преобразует зарегистрированные изменения интервалов между отдельными циклами сердечной деятельности плода в мгновенную частоту его сердечных сокращений (уд/мин).
Изменения частоты сердечных сокращений фиксируются прибором в виде светового, звукового, цифрового сигналов и графического изображения на бумажной ленте.
Для проведения исследования наружный ультразвуковой датчик укрепляют на передней брюшной стенке матери в области наилучшей слышимости сердечных тонов плода.
При выполнении КТГ одновременно с записью сердечной деятельности плода регистрируют сократительную активность матки тензометрическим датчиком, который фиксируют в области дна матки.
Перед началом исследования необходимо установить базальный уровень записи, который в отдельных моделях приборов определяется автоматически.
В современных фетальных мониторах предусмотрен специальный пульт, с помощью которого беременная может самостоятельно фиксировать движения плода.
Сокращения матки и движения плода отображаются прибором в процессе исследования в нижней части бумажной ленты.
При интерпретации данных КТГ и оценке их взаимосвязи с состоянием плода и новорожденного следует исходить из того, что полученная запись отражает прежде всего реактивность автономной нервной системы плода, состояние его миокардиального рефлекса и других компенсаторно-приспособительных механизмов на момент исследования в зависимости от наличия и степени выраженности ФПН.
Изменения сердечной деятельности плода только косвенно свидетельствуют о характере патологических процессов, происходящих в фетоплацентарном комплексе, и о степени сохранности компенсаторно-приспособительных механизмов.
Нельзя отождествлять результату, полученные при анализе данных КТГ, только с наличием той или иной степени выраженности гипоксии у плода.
Гипоксия плода при ФПН чаще всего обусловлена снижением доставки кислорода в маточно-плацентарный кровоток и нарушением транспортной функции плаценты.
Ответная реакция сердечно-сосудистой системы плода возникает прежде всего из-за наличия и степени выраженности гипоксемии.
В ряде случаев возможно также относительно кратковременное нарушение кровотока в сосудах пуповины, например вследствие их прижатия предлежащей частью.
В качестве компенсаторной реакции у плода снижается потребляемость кислорода тканями и повышается устойчивость к гипоксии при гипоксемии.
В то же время при различных патологических состояниях возможно снижение способности тканей к утилизации кислорода при нормальном его содержании в крови, что может не вызвать соответствующей реакции сердечно-сосудистой системы плода.
КТГ является всего лишь дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает лишь часть сложных патофизиологических изменений, происходящих в системе мать - плацента - плод. Полученную при исследовании информацию сопоставляют с клиническими данными и результатами других исследований.
Результат анализа каждой конкретной записи КТГ свидетельствует только о степени нарушения реактивности сердечно-сосудистой системы плода на момент исследования и косвенно указывает на наличие гипоксемии на фоне той или иной степени выраженности ФПН.
При расшифровке записи определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют достоверно оценить состояние реактивности сердечно-сосудистой системы плода.
Изучаемые показатели КТГ и их патофизиологическое значение
Оценку кардиотокограммы, как правило, начинают с анализа базальной частоты сердцебиений (БЧСС), под которой понимают среднюю частоту сердцебиений плода в течение 10-20 мин. БЧСС определяют при следующих условиях:
- отсутствие движений плода;
- в промежутках между сокращениями матки;
- без учета периодов акцелераций и децелераций;
- отсутствие стимуляции активности плода под действием внешних раздражителей.
БЧСС обусловлена функцией водителя ритма и зависит от соотношения активности симпатического и парасимпатического отделов вегетативной нервной системы.
В результате незрелости центральной нервной системы и преобладания симпатических влияний у плода в срок беременности 20 нед БЧСС может быть 160 уд/мин. При доношенной беременности и нормальном состоянии плода частота сердцебиений составляет от 110 до 160 уд/мин (в среднем 140-145 уд/мин), что является отражением регуляторного взаимодействия парасимпатической и симпатической нервной регуляции сердечного ритма.
Частота сердцебиений, превышающая 160 уд/мин, которая регистрируется дольше 10 мин, квалифицируется как тахикардия, в пределах 161-180 уд/мин характеризуется как умеренная тахикардия, а более 180 уд/мин - как выраженная.
Выделяют следующие причины развития тахикардии.
- Гипоксия плода. Тахикардия является компенсаторной реакцией, которая реализуется за счет повышения симпатической активности и увеличения синтеза эпинефрина мозговым веществом надпочечников.
- Анемия плода. Тахикардия отражает попытку увеличения сердечного выброса и перфузии тканей.
- Пороки развития и недостаточность функции сердца плода, которые компенсируются увеличением ЧСС и сердечного выброса. Могут сопровождаться нарушением сердечного ритма (тахиартимией, пароксизмальной желудочковой тахикардией, желудочковой экстрасистолией).
- Лихорадочное состояние беременной. Происходит активация метаболизма миокарда плода и усиление симпатических влияний.
- Гипертиреоз у беременной. Гормоны щитовидной железы проникают через плацентарный барьер и стимулируют сердце плода.
- Амнионит. Тахикардия может быть первым проявлением развития внутриматочной инфекции.
- Воздействие лекарственных препаратов. Парасимпатолитики (атропин, фенотиазины и др.) блокируют парасимпатическую часть вегетативной нервной системы. β-адреномиметики (партусистен, гинипрал) оказывают кардиостимулирующий эффект.
- Снижение частоты сердцебиений ниже 110 уд/мин, регистрируемое более 10 мин, характеризуется как брадикардия, которая обусловлена активацией парасимпатической части вегетативной нервной системы плода.
- К причинам, которые приводят к брадикардии, относят:
- выраженную гипоксию плода с гиперкалиемией и ацидозом, приводящую к декомпенсации функции миокарда;
- пороки развития сердца плода, сопровождающиеся нарушением сердечной проводимости;
- применение препаратов, обладающих β-адреноблокирующим действием (пропранолол и др.). Парасимпатическая активация обусловлена блокадой этими препаратами рецепторов эпинефрина в миокарде;
- гипотензию у матери вследствие сдавления нижней полой вены в положении на спине, опосредованно приводящую к урежению ЧСС плода;
- выраженную гипогликемию у матери, способствующую развитию гипоксемии;
- длительное сдавление пуповины, активизирующее парасимпатические влияния;
- цитомегаловирусную инфекцию, приводящую к структурным изменениям миокарда и нарушению его проводимости.
Характеристику базального ритма дополняют оценкой его вариабельности. В результате взаимодействия парасимпатической и симпатической частей вегетативной нервной системы и их регуляторного влияния на сердечный ритм при физиологическом течении беременности постоянно меняется продолжительность последовательных кардиоинтервалов. При этом частота сердцебиений плода в каждый конкретный момент времени подвергается определенным отклонениям от БЧСС.
Это явление, отражающее регуляторное влияние на сердечный ритм плода со стороны его автономной нервной системы, получило определение как вариабельность базального ритма.
Колебания ЧСС плода от среднего уровня, возникающие от удара к удару, имеющие определенную направленность и амплитуду, проявляются на кардиотокограммах в виде осцилляции сердечного ритма.
Вариабельность базального ритма является важнейшей характеристикой состояния плода и реактивности его сердечно-сосудистой системы. Ее нормальные параметры свидетельствуют о достаточных компенсаторных возможностях плода.
Если последовательные кардиоинтервалы одинаковы и сердечный ритм плода напоминает работу метронома, следует предполагать поражение нервной системы плода в результате действия повреждающих факторов.
Вариабельность базального ритма характеризуется мгновенными и пролонгированными (медленными) осцилляциями.
Мгновенные осцилляции отражают различия в продолжительности каждого последующего кардиоинтервала от предыдущего (от удара к удару), контролируемые парасимпатической частью вегетативной нервной системы. Мгновенные осцилляции являются чувствительным индикатором степени оксигенации тканей плода. Оценка и интерпретация изменений мгновенных осцилляции возможна только при автоматизированной компьютерной обработке полученной записи.
Для визуальной оценки результатов КТГ целесообразно анализировать пролонгированные осцилляции, представляющие собой циклические отклонения от БЧСС с определенной амплитудой и частотой, которые зависят от состояния плода и контролируются симпатической частью вегетативной нервной системы. Анализ пролонгированных осцилляции проводят за каждый 10-минутный интервал записи в промежутках между сокращениями матки, действиями внешних раздражителей и без учета преходящих изменений ЧСС.
Изменения пролонгированных осцилляции являются индикатором оксигенации плода и его компенсаторных реакций на стресс.
Обычно изменения мгновенных и пролонгированных осцилляции происходят синхронно, что обусловлено взаимовлиянием симпатической и парасимпатической частями. Однако в ряде случаев возможно и независимое изменение типов осцилляции.
При визуальной оценке записи КТГ о вариабельности базального ритма чаще судят по амплитуде пролонгированных осцилляции, так как их частоту бывает трудно оценить. Амплитуда пролонгированных осцилляции представляет собой размах между наибольшей и наименьшей частотой сердцебиений в течение 1 мин.
При нормальном состоянии плода должна иметь место определенная стабильность базальной частоты сердцебиений (разница между уровнями базальной частоты сердцебиений за каждые 10 мин записи должна быть менее 10 уд/мин).
Предложено несколько вариантов интерпретации варибельности базального ритма по амплитуде пролонгированных осцилляции, которые разделяют на 2-5 категорий.
Наиболее популярно разделение пролонгированных осцилляции по амплитуде на 4 категории:
- «немой», или «нулевой», тип вариабельности с амплитудой осцилляции от 0 до 5 уд/мин (рис. 1);
- слегка ундулирующий тип - 5-9 уд/мин (рис. 2);
- ундулирующий тип - 10-25 уд/мин (рис. 3);
- сальтаторный, или «скачущий», тип - более 25 уд/мин (рис. 4).
Самым неблагоприятным является «немой» тип.
Повышению варибельности базального ритма (увеличение амплитуды осцилляции) способствуют:
- умеренная гипоксия. Повышение вариабельности базального ритма является компенсаторной реакцией на снижение оксигенации организма плода;
- воздействие внешних раздражителей, стимулирующее автономную нервную систему плода.
К снижению вариабельности базального ритма (уменьшение амплитуды осцилляции) приводят:
- выраженная гипоксия, сопровождающаяся ацидозом, приводит к угнетению функции центральной нервной системы плода;
- применение наркотических препаратов, транквилизаторов, барбитуратов, подавляющих активность центральных механизмов регуляции сердечного ритма. Антихолинергические препараты (атропин) блокируют передачу импульса в синусно-предсердный узел; аномалии центральной нервной системы (анэнцефалия) или аномалии развития сердца плода, нарушающие механизмы регуляции сердечного ритма; состояние сна, сопровождающееся уменьшением амплитуды пролонгированных осцилляции за счет временного физиологического снижения активности регуляторных центров плода.
Выделяют также синусоидальный ритм (рис. 5), при котором кардиотокограмма характеризуется регулярными пролонгированными осцилляциями с амплитудой 5-15 уд/мин и частотой повторения циклов 2-5 в 1 мин.
Картина записи КТГ приобретает вид синусоидальной волны. Этот тип кардиотокограммы чаще всего связан с тяжелой анемией, выраженной гипоксией, иммуноконфликтной беременностью. При выявлении синусоидального ритма и подтверждении признаков страдания плода при помощи других методов комплексной диагностики целесообразно досрочное оперативное родоразрешение, так как возможна антенатальная смерть плода.
Среди других нарушений сердечного ритма плода выделяют преждевременные сокращения предсердий и желудочков сердца, которые проявляются на записи КТГ в виде кратковременных отклонений от БЧСС. Такие изменения сердечного ритма обычно не являются признаком нарушения состояния плода.
Встречается также транзиторная асистолия, выражающаяся на записи быстрым падением и восстановлением ЧСС до исходного уровня.
При патологии плода в ряде наблюдений имеет место перемежающийся тип вариабельности базального ритма (рис. 6), который характеризуется периодическим появлением участков записи с вариабельностью базального ритма менее 5 уд/мин.
В 9-10 % записей встречается трудно интерпретируемый тип ритма, характеризующийся беспорядочной изменчивостью частоты сердцебиений плода.
Важнейшей характеристикой кардиотокограммы являются медленные преходящие колебания частоты сердцебиений плода в виде учащений, получивших название акцелерации, и урежений, которые называются децелерации.
К моменту завершения акцелерации или децелерации ЧСС возвращается к исходному уровню. Такие медленные колебания частоты сердцебиений могут быть периодическими, возникающими в ответ на сокращения матки, или носить спорадический характер как ответная реакция на действие внешних раздражителей или проявления двигательной активности плода.
Преходящие изменения ЧСС плода характеризуют степень его компенсаторных возможностей.
На кардиотокограмме акцелерации (рис. 7) проявляются временным увеличением ЧСС плода на 15 уд/мин и более, продолжительностью не менее 15 с (в среднем 20-60 с), что обусловлено (3-адренергической симпатической стимуляцией автономной нервной системы плода.
В связи с тем что амплитуда пролонгированных осцилляции может изменяться от 0 до 25 уд/мин и более, идентифиакция акцелерации при временном увеличении частоты сердцебиений на 15 уд/мин может быть затруднена, и такое изменение может быть принято за осцилляцию. В этих случаях за акцелерации следует принимать такие изменения ЧСС, при которых их амплитуда превышает амплитуду осцилляции.
Акцелерации представляют собой реакцию симпатической части автономной нервной системы плода и возникают в ответ на:
- сокращения матки;
- действие внешних раздражителей;
- движения плода.
Начало и окончание акцелерации совпадают с временем проявления этих факторов.
Спорадические акселерации в ответ на действие внешних раздражителей и/или движения плода свидетельствуют о его нормальном состоянии и эффективном регуляторном влиянии автономной нервной системы на сердечный ритм.
Периодические акцелерации в ответ на сокращения матки обусловлены изолированным сдавлением вены пуповины без нарушения кровотока по ее артериям. Этот компенсаторный механизм является отражением нормального состояния плода и адекватной кардиоваскулярной реакции на стресс.
На начальных этапах развития ФПН возможны: уменьшение количества акцелерации, появление их патологических видов (высокоамплитудные, многовершинные), а также неполное восстановление ритма после акцелерации.
Децелерации представляют собой временные урежения частоты сердцебиений плода на 15 уд/мин и более продолжительностью 15 с и более.
Децелерации являются следствием нарушения маточно-плацентарного и фетоплацентарного кровотока, расстройства газообмена в межворсинчатом пространстве, гипоксии миокарда, гиповолемии, сдавления пуповины, приводящих к активации вагусных влияний на ритм сердца.
Различают три основных типа децелерации - ранние, поздние и вариабельные.
Ранние децелерации (рис. 8) представляют собой компенсаторную реакцию сердечно-сосудистой системы вследствие давления на головку плода, которое может быть вызвано сокращениями матки или вагинальным исследованием. Под воздействием этих факторов происходит вагусная стимуляция темпоральных барорецепторов и снижение ЧСС плода.
Ранние децелерации характеризуются правильной формой с гладкой вершиной. Их начало и окончание по времени совпадают с действием раздражающих факторов, а амплитуда чаще всего не превышает 30 уд/мин.
Как правило, при наличии ранних децелерации не отмечается нарушений вариабельности базального ритма, тахикардии или брадикардии.
Поздние децелерации (рис. 9) являются признаком нарушения МПК и прогрессирующей гипоксии плода. Возникновение поздних децелерации обусловлено следующим патогенетическим механизмом.
Поздние децелерации на записи имеют правильную форму с одной вершиной (продолжительность урежения и восстановления ЧСС совпадают). ЧСС снижается после начала сокращения матки, запаздывая на 20-60 с. Максимальное урежение отмечается после пика сокращения. Восстановление ЧСС до исходного уровня происходит после окончания схватки.
Глубина урежения ЧСС пропорциональна амплитуде сокращений матки и степени выраженности гипоксии, достигая 100 уд/мин.
По амплитуде (урежение по отношению к базальной частоте) децелерации квалифицируются как:
- легкие - с урежением не более чем на 30 уд/ мин;
- умеренные - с урежением от 30 до 45 уд/мин;
- тяжелые - с урежением более 45 уд/мин.
Поздние децелерации часто сопровождаются нарушением вариабельности базального ритма, тахикардией или брадикардией. Появление единичных поздних децелерации без нарушений вариабельности базального ритма не вызывает опасений со стороны плода, но требует более тщательного динамического контроля.
Неблагоприятным прогностическим признаком являются персистирующие, не поддающиеся устранению поздние децелерации в сочетании со снижением вариабельности базального ритма, что обусловлено нарастающей гипоксией и метаболическим ацидозом. Последующее усугубление гипоксии и депрессия функции миокарда проявляются уменьшением амплитуды поздних децелерации до 3-5 уд/мин.
Вариабельные децелерации (рис. 10) возникают в связи со стимуляцией блуждающего нерва в результате временного нарушения кровотока в сосудах пуповины при движениях плода или сокращениях матки.
Это обусловлено:
- сдавленней петель пуповины;
- обвитием пуповины;
- образованием узла пуповины;
- короткой пуповиной;
- выпадением петель пуповины.
Этот тип децелераций отличается от ранних и поздних различной продолжительностью, амплитудой и временем их возникновения.
Вариабельные децелераций не всегда совпадают по времени с сокращениями матки или с движениями плода. Продолжительность уменьшения ЧСС часто не соответствует длительности ее восстановления до исходного уровня, в связи с чем для вариабельных децелераций характерна неправильная V-, U- и W-образная форма записи.
Амплитуда вариабельных децелераций колеблется в широких пределах - от 30 до 90 уд/мин, а их продолжительность - от 30 до 60 с. На пике децелераций ЧСС нередко бывает ниже 100 уд/мин.
Вариабельные децелераций различают по степени тяжести следующим образом:
- легкие - продолжительностью менее 30 с, с урежением до любого уровня и быстрым восстановлением до исходного состояния;
- умеренные - любой продолжительности, с урежением ЧСС до 80 уд/мин и быстрым восстановлением до исходного уровня;
- тяжелые - продолжительностью более 60 с, с урежением ЧСС до 60 уд/мин и менее и медленным восстановлением до исходного уровня.
К допустимым и не вызывающим опасений со стороны плода относят вариабельные децелерации продолжительностью не более 45 с, с быстрым восстановлением ЧСС до исходного уровня и не сопровождающиеся нарушениями базальной частоты сердцебиений.
Не поддающиеся устранению и продолжающиеся тяжелые вариабельные децелерации с медленным восстановлением ЧСС до исходного уровня и другими нарушениями базального ритма свидетельствуют о выраженной гипоксии плода и наличии ацидоза.
Разновидностью вариабельных децелерации являются пролонгированные децелерации, происхождение которых обусловлено следующими факторами:
- сдавлением пуповины;
- стимуляцией блуждающего нерва вследствие длительного (1-2 мин) сдавления головки плода;
- гиперактивной сократительной деятельностью матки, приводящей к нарушению МПК;
- ФПН с артериальной гипотонией;
- гипоксией у матери.
Пролонгированные децелерации, так же как и вариабельные децелерации, не совпадают с началом и окончанием сокращений матки и продолжаются 60-90 с и более. ЧСС при этом снижается до ПО уд/мин и менее.
Такой тип децелерации часто сопровождается снижением вариабельности базального ритма, тахикардией или повторяющимися поздними децелерациями.
Прогноз для плода неблагоприятный в том случае, если пролонгированные децелерации появляются после серии повторяющихся тяжелых поздних или вариабельных децелерации. Такая ситуация часто предшествует появлению брадикардии с ЧСС 30-60 уд/мин и смерти плода.
Комплексы акцелерация - децелерация - акцелерация (рис. 11) проявляются как компенсаторная реакция в ответ на изолированное нарушение кровотока только в вене пуповины при транзиторном сдавлении, что является отражением взаимодействия барорецепторов с симпатической и парасимпатической частями вегетативной нервной системы плода.
Комплексы АДА могут предшествовать возникновению вариабельных децелерации при нарастающем сдавлении пуповины и в большинстве наблюдений расцениваются как признак нарушения состояния плода.
Дополнительным диагностическим признаком, предложенным Е. С. Готье и соавт. (1982), является стабильность ритма (рис. 12).
Под этим термином понимают ритм сердечной деятельности плода, при котором отсутствуют акцелерации. В тех наблюдениях, когда на кардиотокограммах имеются децелерации, их длительность также включают в общую продолжительность стабильного ритма. Стабильность ритма выражается в процентах к общей продолжительности кардиотокограммы и указывает на неблагоприятное состояние плода.
При отсутствии во время исследования как акцелераций, так и децелерации запись характеризуется как монотонный ритм (рис. 13).
Антенатальная кардиотокография
Для получения достоверной информации о состоянии плода на основании данных КТГ следует соблюдать ряд условий.
В антенатальном периоде КТГ целесообразно проводить не ранее чем с 32-й недели беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечнососудистой). К 32-й неделе беременности происходит также становление цикла активность - покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного - 20-30 мин.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
Запись осуществляют в положении беременной на спине, на левом боку или сидя в удобном положении.
Определенной информативностью в оценке состояния плода во время беременности обладает нестрессовый тест.
В ответ на шевеления или сокращения матки реактивность сердечно-сосудистой системы плода проявляется на записи КТГ в зависимости от его состояния. Патофизиологический смысл нестрессового теста заключается во взаимосвязи между сердечной деятельностью плода и его функциональной активностью, которая отражает состояние сердечно-сосудистой и центральной нервной систем.
На проведение нестрессового теста отводится 20 мин, в течение которых оценивают показатели КТГ. В процессе проведения теста необходимо четко определять эпизоды движений плода, которые регистрируются на ленте кардиомонитора. Двигательная активность плода фиксируется самой беременной или специальным датчиком кардиомонитора.
Реактивным тест считают при наличии:
- базальной ЧСС, соответствующей допустимым пределам;
- двух и более акцелераций не менее чем на 15 уд/мин за 20 мин наблюдения;
- нормальной вариабельности базального ритма.
Реактивный тест свидетельствует о нормальном состоянии плода. Однако даже при таком результате в группе высокого риска по развитию перинатальной патологии нестрессовый тест рекомендуется проводить дважды в неделю.
При отсутствии акцелераций за время наблюдения тест считают нереактивным. В случае регистрации одной акцелераций, снижении вариабельности базального ритма до 5 уд/мин и менее тест считают сомнительным.
Следует принимать во внимание, что появление признаков нереактивного или сомнительного теста может быть вызвано сном плода.
При получении результатов нереактивного теста в ближайшее время необходимо провести эхографическое исследование и допплерографию.
В том случае если результат нестрессового теста сомнительный, следует повторить исследование через несколько часов и дополнить его данными эхографии и допплерографии. Однако реактивный нестрессовый тест не всегда свидетельствует об удовлетворительном состоянии плода.
Нестрессовый тест позволяет провести только первичную оценку сердечной деятельности плода и выделить группу беременных с высоким перинатальным риском.
Для получения более достоверной информации по данным КТГ нельзя ограничиваться только изолированной оценкой акцелераций, диагностическая и прогностическая значимость которых при определении нормального и патологического состояния реактивности сердечнососудистой системы плода подвергается сомнению.
В качестве расширенной оценки реактивности сердечно-сосудистой системы плода предложено использовать акустическую пробу, при которой изменение частоты сердцебиений в ответ на дозированный звуковой стимул вызывает реакцию систем управления сердечным ритмом плода.
В течение 10 мин проводят запись КТГ и, если за это время не отмечено акцелераций, приступают к выполнению пробы.
В течение 1-2 с подают звуковой сигнал и этот момент отмечают на ленте кардиомонитора. Звуковой сигнал повторяют 3 раза с интервалом в 1 мин.
Тест считают реактивным, если за последующие 10 мин наблюдаются 2 акцелераций. В противном случае тест считают нереактивным.
При визуальной интерпретации кардиотокограмм к нормальным признакам показателей антенатальной КТГ относят:
- базальную ЧСС в пределах 110-160 уд/мин;
- вариабельность базального ритма 6-25 уд/мин;
- отсутствие децелераций или наличие спорадических, неглубоких и коротких децелераций;
- наличие двух и более акцелераций за 20 мин записи.
Отклонение от указанных характеристик изучаемых показателей свидетельствует о нарушении реактивности сердечно-сосудистой системы плода.
Наиболее неблагоприятными признаками, указывающими на нарушения состояния плода, являются следующие изменения на записях КТГ:
- тяжелые вариабельные децелераций с урежением ЧСС до 60-70 уд/мин и продолжающиеся более 60 с в сочетании со снижением вариабельности базального ритма, стойкой брадикардией и неполным возвращением ЧСС до исходного уровня;
- пролонгированные децелераций;
- глубокие поздние децелераций и их сочетание со снижением вариабельности базального ритма;
- стабильный ритм при повышенной амплитуде осцилляции;
- синусоидальный ритм продолжительностью более 40 % записи;
- трудно интерпретируемый тип ритма.
Как показывают результаты исследований, при гестозе чаще всего патологическим образом изменяется вариабельность базального ритма, вид акцелераций, увеличивается количество и амплитуда децелераций, а их тип изменяется в худшую сторону.
Развитию церебральной ишемии у новорожденных при беременности, осложненной гестозом, чаще всего предшествуют следующие изменения на КТГ: тахикардия более 170 уд/мин; брадикардия ниже ПО уд/мин; синусоидальный тип ритма; перемежающийся тип вариабельности базального ритма; амплитуда осцилляции менее 5 уд/мин; урежение или отсутствие акцелераций; неполное восстановление ритма после акцелераций или децелераций; увеличение количества децелераций и наличие их вариабельных форм, а также высокая их амплитуда; увеличение продолжительности децелераций на 90-100 %; монотонный ритм и трудно интерпретируемые записи.
Некоторые особенности КТГ обусловлены различными по характеру патологическими воздействиями на функцию фетоплацентарной системы в зависимости от осложнений беременности.
Изменения сердечной деятельности плода при длительно протекающей угрозе прерывания беременности чаще всего проявляются на кардиотокограмме продолжительными участками монотонного ритма, уменьшением количества акцелераций, появлением ранних и поздних децелераций.
При перенашивании беременности, изосерологической несовместимости крови матери и плода, сахарном диабете чаще отмечается брадикардия или тахикардия. При наличии ЗВУР плода обнаружен патологический тип КТГ, характеризующийся появлением различных по продолжительности децелераций, минимальными колебаниями базального ритма, не превышающими 1-5 уд/мин, а также снижением частоты мгновенных осцилляции.
Выявлены некоторые особенности КТГ при поражении центральной нервной системы плода. Снижение вариабельности базального ритма в сочетании с неглубокими вариабельными децелерациями или длительной брадикардией отмечены при анэнцефалии.
Синусоидальный ритм, поздние децелераций в сочетании со снижением вариабельности базального ритма и выраженной брадикардией наблюдаются при тяжелых аномалиях развития центральной нервной системы плода.
Методы интерпретации результатов КТГ
Существует мнение о недостаточной информативности КТГ в диагностике нарушений состояния плода, о чем свидетельствует немалое количество ложноположительных результатов в группе с патологическими изменениями на кардиотокограмме при сопоставлении с показателями исхода родов. По другим данным, точность прогноза удовлетворительного состояния новорожденных совпала с результатами КТГ более чем в 90 % случаев, что указывает на высокую способность метода в подтверждении нормального состояния плода. Однако это не является признаком недостатка метода КТГ, а всего лишь свидетельствует о низкой информативности различных подходов к анализу кардиотокограммы.
Одним из наиболее актуальных вопросов кардиотокографического мониторинга является интерпретация полученных при исследовании данных. В настоящее время существующие способы оценки состояния плода по данным КТГ можно условно разделить на две группы.
Одну группу составляют методы компьютерной оценки записи КТГ с использованием встроенного в кардиомонитор специального процессора или с применением дополнительной ЭВМ. При этом, как правило, используют дорогостоящую аппаратуру и специально созданные для этой цели компьютерные программы.
Такой способ расшифровки данных КТГ отличается рядом преимуществ: объективностью оценки состояния плода, отсутствием субъективного анализа, уменьшением затрат времени на проведение исследования, исключением влияния фазы сна плода на конечный результат, возможностью сохранения и последующего быстрого воспроизведения записей КТГ и расчетных показателей. Компьютерный анализ КТГ подтверждает, что в прогностическом отношении наиболее информативными являются: базальный ритм и его вариабельность, характеристика акцелераций и децелераций.
Разработанные к настоящему времени системы автоматизированной оценки КТГ разнообразны. Однако из-за высокой стоимости аппаратуры количество исследований с компьютерной обработкой информации ограничено.
Вторую группу представляют наиболее простые, доступные и широко применяемые методы визуального анализа, часто с использованием оценки показателей КТГ в баллах. В настоящее время применяют различные шкалы для оценки антенатальной КТГ. Среди них наиболее распространены шкалы, предложенные W. Fischer и соавт. (1976), Е. С. Готье и соавт. (1982), а также их различные модификации.
В настоящее время определены другие дополнительные параметры КТГ, обладающие высокой диагностической значимостью, которые учтены в новой шкале оценки реактивности сердечно-сосудистой системы плода по данным КТГ (табл. 1).
Таблица 1. Шкала оценки реактивности сердечно-сосудистой системы плода во время беременности
| Балл | Базальная ЧСС, уд/мин | Вариабельность базального ритма, уд/мин | Акцелерации | Децелераций | ||
| по количеству относительно движения плода и тонуса матки ( n ) | по видам | по количеству и типу относительно движения плода и тонуса матки ( n ) | по амплитуде, уд/мин | |||
| 5 | 110-150 | 10-25 | Акцелерации > n/2 за 40 мин | Отсутствуют или 1-2 за 40 мин | Отсутствуют или до 15 | |
| 4 | 151-170 | 5-9 | Акцелерации = n /2 за 40 мин | Высокоамплитудные (> 30 уд/мин) | Децелераций > 2, но < n за 40 мин | 15-30 |
| 3 | > 170 | > 25 | Акцелерации < n /2 за 40 мин | Децелерации > n за 40 мин | 31-45 | |
| 2 | 109-101 или базальная ЧСС нестабильная | Акцелерации < n /3 за каждые 40 мин Трудно интерпретируемый тип ритма | Неполное восстановление базального ритма после акцелерации Трудно интерпретируемый тип ритма | Вариабельные децелерации Трудно интерпретируемый тип ритма | ||
| 1 | 100-70 | <5 | Отсутствуют за 40 мин наблюдения (стабильный ритм) | Монотонный ритм | 61-80 Монотонный ритм Неполное восстановление ритма | |
| 0 | <70 | Синусоидальный ритм | Синусоидальный ритм | Синусоидальный ритм | Увеличение продолжительности децелерации на 90-100 % Синусоидальный ритм | Максимальное урежение ЧСС < 70 Амплитуда > 80 Синусоидальный ритм |
Использование шкалы (см. табл. 1) основано на том, что реактивность сердечно-сосудистой системы плода оценивают с учетом показателей КТГ, которые характеризуются определенными нормальными и патологическими признаками. Каждый из показателей КТГ оценивают по баллам от 0 до 5, согласно выявленному доминирующему признаку. К доминирующему признаку относят тот, который соответствует наиболее выраженному патологическому изменению данного показателя (наименьший балл).
Полученные баллы суммируют. Результат следует разделить на 6 и при необходимости округлить до целого числа, согласно правилам математики.
Полученный при расчете индекс свидетельствует о состоянии реактивности сердечно-сосудистой системы плода на момент исследования и не является диагнозом:
- 5 баллов - реактивность в пределах нормы (рис. 14);
- 4 балла - начальное нарушение реактивности (рис. 15);
- 3 балла - умеренное нарушение реактивности (рис. 16);
- 2 балла - выраженное нарушение реактивности (рис. 17);
- 1 балл - тяжелое нарушение реактивности (рис. 18);
- 0 баллов - критическое нарушение реактивности (рис. 19).
Результаты оценки данных КТГ с помощью предложенной шкалы четко коррелируют с данными эхографического исследования по выявлению признаков ФПН. Эхографические признаки компенсированной формы ФПН наиболее часто сочетаются с начальным нарушением реактивности сердечно-сосудистой системы плода. У беременных с эхографическими признаками субкомпенсированной формы ФПН чаще всего наблюдается умеренное нарушение реактивности. При наличии у беременных эхографических признаков декомпенсированной формы ФПН имеет место выраженное нарушение реактивности. Для беременных с эхографическими признаками критической формы характерным является как выраженное, так и тяжелое нарушение реактивности сердечно-сосудистой системы плода.
Предложенная шкала оценки КТГ может быть использована как составная часть комплексной диагностики для определения выраженности ФПН только во время беременности.
Следует подчеркнуть, что КТГ представляет собой только дополнительный инструментальный метод диагностики.
Заключение о результатах КТГ позволяет судить только о характере реактивности сердечно-сосудистой системы плода и не является диагнозом.
Результаты однократного исследования дают только косвенное представление о состоянии плода с момента исследования не более чем на сутки. В силу различных обстоятельств характер реактивности сердечно-сосудистой системы плода может изменяться и за более короткое время. Степень выраженности нарушений реактивности сердечно-сосудистой системы плода не всегда может совпадать с тяжестью ФПН. Однако полученные результаты целесообразно рассматривать во взаимосвязи с различными формами ФПН. Необходимы предварительное эхографическое исследование с функциональной оценкой состояния фетоплацентарного комплекса и допплерография.
Дальнейшее динамическое наблюдение при помощи КТГ должно сопровождаться другими методами комплексной диагностики.
Интранатальная кардиотокография
Интранатальное кардиомониторное наблюдение, являясь одним из наиболее информативных методов диагностики, позволяет контролировать состояние плода в динамике родов и оценивать сократительную деятельности матки. Данные КТГ облегчают оценку эффективности проводимой корригирующей терапии и нередко служат поводом для изменения тактики ведения родов.
В идеальном варианте роды у каждой женщины следует вести под кардиомониторным контролем. Особое внимание необходимо уделять преждевременным и запоздалым родам, возбуждению и стимуляции родовой деятельности, родам при тазовом предлежании плода, а также родам при ФПН и мекониальном окрашивании околоплодных вод.
При использовании КТГ в родах изучают те же показатели, что и при беременности. Изменения показателей реактивности сердечно-сосудистой системы плода в родах имеют те же патофизиологические механизмы, что и во время беременности. Характеристика нормальных и патологических признаков этих показателей несколько отличается от антенатальной КТГ.
При физиологическом течении первого периода родов сердечная деятельность плода чаще всего не претерпевает выраженных изменений. К признакам, свидетельствующим о нормальном состоянии плода в первом периоде родов при головном предлежании, относят:
- базальную частоту в пределах от 115 до 160 уд/мин;
- амплитуду осцилляции частоты сердцебиений плода от 10 до 25 уд/мин;
- акцелерации нормального вида с амплитудой до 30 уд/мин в количестве, соответствующем схваткам;
- единичные децелерации с амплитудой до 15 уд/мин или их отсутствие.
Наличие других признаков изучаемых показателей указывает на нарушение состояния плода.
Изменения показателей КТГ во время родов существенным образом зависят от характера их течения и применяемой терапии.
В первом периоде физиологических родов тахикардия встречается в 3,0-3,4 % анализируемых кардиотокограмм, частота ее возрастает до 5,4- 5,5 % к концу второго периода родов.
При осложненном течении родов тахикардия бывает чаще, что служит одним из признаков гипоксии плода, особенно если она сочетается с поздними децелерациями и снижением вариабельности базального ритма.
Брадикардия у плода при отсутствии аномалий сократительной активности матки имеет преимущественно вагусный механизм. Раздражение центров блуждающего нерва может быть обусловлено компрессией сосудов пуповины или выраженной гипоксией.
При оценке вариабельности базального ритма в родах особое внимание следует уделять появлению осцилляции с амплитудой 5 уд/мин и менее, которые обусловлены гипоксией плода и ацидозом.
Сочетание этого признака с тахикардией, прогрессирующей брадикардией, наличием поздних и вариабельных децелерации с высокой степенью вероятности свидетельствует о страдании плода во время родов.
Следует помнить, что вариабельность базального ритма снижается также и после введения роженице обезболивающих, наркотических, нейролептических и седативных средств.
Сальтаторный, или скачущий, ритм чаще всего указывает на сдавление пуповины и представляет собой компенсаторную реакцию при начальных явлениях гипоксии. Кроме того, увеличение амплитуды осцилляции может возникать при несвоевременном излитии околоплодных вод и маловодий.
Опасность для плода представляет также появление на записи синусоидального ритма.
Начальный этап развития гипоксии плода во время родов нередко влечет за собой уменьшение числа периодических акцелерации, что свидетельствует об угнетении реактивности сердечно-сосудистой системы плода в ответ на сокращения матки, а также появление акцелерации измененного вида (многовершинных и с амплитудой более 30 уд/мин).
Как правило, ранние единичные децелерации в первом периоде родов существенно не влияют на состояние плода, и их одинаково часто фиксируют при физиологическом и патологическом течении родов. Однако длительная регистрация ранних децелерации служит одним из первых признаков гипоксии.
Ведущей причиной возникновения ранних децелерации является раздражение ядер блуждающего нерва вследствие кратковременного сдавления головки плода во время схваток.
Морфофункциональные и реологические изменения при ФПН способствуют патологическому повышению сосудистой резистентности, нарушению гемодинамики в межворсинчатом пространстве, что в свою очередь обусловливает уменьшение оксигенации плода. Дополнительным фактором редукции газообмена в родах является снижение МПК и ФПК во время схваток. Именно с этими связано появление поздних и глубоких вариабельных децелерации.
Подобные временные урежения частоты сердцебиений плода, особенно с амплитудой более 45 уд/мин, повторяющиеся с каждой схваткой, являются неблагоприятным прогностическим признаком исхода родов для плода, так как обусловлены выраженной гипоксией и метаболическим ацидозом. Наличие поздних децелерации на протяжении первого периода родов часто предшествует развитию неврологических осложнений у новорожденного.
Во время родов пропорционально тяжести гестоза увеличивается число наблюдений с поздними и вариабельными децелерациями, а также с неполным восстановлением базального ритма после децелерации. Наряду с этим происходит углубление амплитуды децелерации и их продолжительности, а также снижение вариабельности базального ритма, что свидетельствует о неблагополучном состоянии плода.
Негативное прогностическое значение для исхода родов имеет также появление на записи КТГ стабильного ритма.
Результаты КТГ расценивают строго индивидуально только в комплексе с клиническими данными, а также с результатами других исследований, проведенных накануне или во время родов.
Наиболее неблагоприятными признаками нарушения состояния плода по данным КТГ во время родов являются:
- тахикардия от 161 до 180 уд/мин и более;
- брадикардия ниже 100 уд/мин;
- синусоидальный тип ритма;
- амплитуда осцилляции менее 5 уд/мин;
- перемежающийся тип вариабельности базального ритма;
- наличие многовершинных акцелераций или комплексов АДА;
- неполное восстановление ритма после акцелераций или децелерации;
- стабильный ритм;
- прогрессирующее увеличение количества и продолжительности децелерации, наличие их поздних и вариабельных форм, а также децелерации с глубокой амплитудой.
Для второго периода родов при головном предлежании характерны определенные особенности КТГ.
При физиологическом течении периода изгнания базальная частота сердцебиений составляет от 110 до 170 уд/мин, а в ответ на каждую потугу допустимы децелерации с амплитудой до 80 уд/мин.
К начальным признакам страдания плода во втором периоде родов относят брадикардию до 90 уд/мин, перемежающийся тип вариабельности базального ритма, поздние и W-образные вариабельные децелерации с амплитудой до 60 уд/мин.
Выраженное нарушение состояния плода сопровождается брадикардией менее чем 90 уд/мин, появлением в ответ на потуги длительных поздних и U-образных вариабельных децелерации.
Особенности интерпретации данных КТГ в первом периоде родов
Учитывая большое количество параметров КТГ и разнообразие их сочетаний, интерпретация полученной записи часто бывает затруднена.
До настоящего времени еще не получили широкого распространения компьютерные программы, позволяющие оценивать данные КТГ в родах в зависимости от их периода и предлежания плода.
Для визуальной оценки возможно использование шкалы балльной оценки реактивности сердечно-сосудистой системы плода в первом периоде родов при головном предлежании, которая представлена в табл. 4.2.
Применение данной шкалы во время родов основано на тех же правилах и принципах, которые были использованы в шкале оценки данных
КТГ во время беременности. Критерии определения реактивности сердечно-сосудистой системы плода в родах по баллам (от 0 до 5) аналогичны таковым во время беременности:
- 5 баллов - реактивность в пределах нормы;
- 4 балла - начальное нарушение реактивности;
- 3 балла - умеренное нарушение реактивности;
- 2 балла - выраженное нарушение реактивности;
- 1 балл - тяжелое нарушение реактивности;
- 0 баллов - критическое нарушение реактивности.
Данную шкалу целесообразно использовать как составную часть комплексной интранатальной диагностики с учетом результатов исследований, полученных во время беременности.
При выполнении интранатального мониторного контроля следует учитывать и характер родовой деятельности, который существенно влияет на состояние плода. Сократительную активность матки необходимо анализировать во взаимосвязи со скоростью раскрытия маточного зева, продвижением плода, а также с функциональным состоянием шейки матки и длительностью отдельных периодов родов.
Наружный метод КТГ, включающий и запись сократительной активности матки, позволяет определить длительность схваток, их частоту, ритмичность и относительную амплитуду.
При нормальном течении первого периода родов длительность схваток колеблется в среднем от 85 до 93 с.
Частота схваток в активной фазе первого периода родов составляет 3-4 за 10 мин, а частота потуг во втором периоде достигает 5 за 10 мин.
В начале первого периода родов разница интервалов между схватками варьирует в пределах 3 мин и более. Далее схватки становятся более ритмичными и разница интервалов не превышает 1-2 мин. Ритмичность схваток необходимо контролировать в процессе записи каждые 20 мин.
При наружном методе записи возможна также относительная оценка величины маточной активности по амплитуде схваток.
Присущее слабой родовой деятельности отсутствие нарастания частоты и силы схваток сопровождается замедлением или прекращением продвижения предлежащей части плода и открытия шейки матки.
Для дискоординированной родовой деятельности характерно низкоамплитудное повышение тонуса матки в интервалах между схватками или учащение схваток свыше 5 за 10 мин, когда матка не успевает расслабиться в промежутках между сокращениями, а схватки становятся интенсивными, но не ритмичными.
Гиперактивный, дискоординированный характер родовой деятельности, вызывающий глубокие нарушения МПК и ФПК - один из наиболее значимых факторов, приводящих к гипоксии плода и неблагоприятным перинатальным исходам.
Комплексная оценка сократительной деятельности матки и состояния плода при помощи постоянного интранатального мониторного контроля позволяет объективно и быстро выявить возникающие патологические изменения, своевременно начать соответствующую терапию и выбрать правильную тактику ведения родов.
Таблица 4.2. Шкала оценки реактивности сердечно-сосудистой системы плода в первом периоде родов при головном предлежании
| Балл | Базальная ЧСС, уд/мин | Вариабельность базального ритма, уд/мин | Акцелерации | Децелерации | ||
| n ) | по видам | по типу относительно схваток ( n ) | по амплитуде, уд/мин | |||
| 5 | 115-160 | 10-25 | Периодические, соответствующие n | Нормальный вид, амплитуда до 30 уд/мин | Отсутствуют Ранние 1-2 за 20 мин | Отсутствуют или до 15 |
| 4 | 161-180 | 5-9 | Периодические, не менее n/2; единичные спорадические | Высокоамплитудные (> 30 уд/мин) | Ранние, более двух за 20 мин, но | 16-30
|
|
| 3 | >180 | >25 | Периодические, менее n/2; преобладают спорадические | Многовершинные и/или комплексы АДА | Ранние, соответствующие n, или поздние1-2 за 20 мин | 31-45 |
| 2 | 114-101 или базальная ЧСС нестабильная | Перемежающийся тип вариабельности базального ритма Трудно интерпретируемый тип ритма | Только спорадические Трудно интерпретируемый тип ритма | Неполное восстановление базального ритма Трудно интерпретируемый тип ритма | Поздние и/или вариабельные более двух за 20 мин Трудно интерпретируемый тип ритма | 46-60 или трудно интерпретируемый тип ритма |
| 1 | 100-70 | <5 | Отсутствуют за 40 мин наблюдения (стабильный ритм) | Отсутствуют за 40 мин наблюдения (стабильный ритм) | Поздние и/или вариабельные, более n Монотонный ритм Неполное восстановление ритма | 61-80 или монотонный ритм |
| 0 | <70 | Синусоидальный ритм | Синусоидальный ритм | Синусоидальный ритм | Увеличение продолжительности децелерации на90-100 % или синусоидальный ритм | Максимальное урежение ЧСС < 70 Амплитуда > 80 Синусоидальный ритм |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
ВВЕДЕНИЕ
ГЛАВА 1. ТЕОРЕТИЧЕСКАЯ ОСНОВА МЕТОДОВ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ
1.1 СПЕЦИАЛЬНЫЕ (ОСНОВНЫЕ) МЕТОДЫ
1.2 ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ
1.3 ДРУГИЕ МЕТОДЫ
ГЛАВА 2. СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ И НА ПРАКТИКЕ
2.1 ОПИСАНИЕ СПЕЦИАЛЬНЫХ И ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
2.2 ИССЛЕДОВАНИЕ ПРОЧИХ МЕТОДОВ ИССЛЕДОВАНИЯ
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
ВВЕДЕНИЕ
Акушерство - это наука о рациональной помощи при нормальном и патологическом течении беременности, родов и послеродового периода. Важным разделом акушерства являются профилактические мероприятия и методы исследования.
Актуальность исследования. Методы исследования в акушерстве позволяют уже на ранних сроках беременности выявить патологические нарушения плода, аномалии в развитии органов и систем плода и сразу же начать их лечение.
С развитием современных медицинских технологий стала возможной оценка состояния плода на протяжении всей беременности - с первых дней от оплодотворения яйцеклетки до момента рождения ребенка. В зависимости от анамнестических данных, характера течения беременности и ее срока, результатов осмотра беременной планируется использование различных методов исследования состояния плода.
Все прочие методы исследования в акушерстве можно разделить на неинвазивные и инвазивные.
В акушерстве применяют методы исследования различных видов, многие из них основаны на исследовании при помощи технологий ультразвука. Современные методы исследования в акушерстве изучаются постоянно, внедряются новые аппараты и технологии. При помощи ультразвукового исследования органов малого таза, можно достаточно достоверно диагностировать многие гинекологические заболевания. При помощи такого вида исследования, обнаруживают различные патологии, оценивают степень их тяжести и следят за динамикой проводимого лечения.
Цель работы: обоснование и изложение выводов по современным методам исследования в акушерстве.
Задачи работы:
Изучить теоретически три группы методов исследования в акушерстве;
Провести исследовательскую работы по методам исследования в акушерстве.
Объект данной курсовой работы: методы исследования.
Предмет исследования курсовой работы: акушерство.
Курсовая состоит из введения, двух глав, заключения и списка литературы.
ГЛАВА 1. ТЕОРЕТИЧЕСКАЯ ОСНОВА МЕТОДОВ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ
1.1 СПЕЦИАЛЬНЫЕ (ОСНОВНЫЕ) МЕТОДЫ
В последние годы с появлением новой медицинской аппаратуры появилась возможность шире применять в акушерстве новые методы исследования.
Специальные или как еще их называют основные методы исследования в акушерстве можно разделить на следующие группы:
1. Опрос, общий осмотр и сбор анамнеза.
2. Осмотр наружных половых органов.
3. Осмотр на зеркалах.
4. Бимануальное влагалищное исследование.
5. Комбинированное прямокишечно-влагалищно-брюшностеночное исследование.
Опрос беременной и роженицы проводится по определенному плану. Выясняют фамилию, имя, отчество, возраст, место работы и профессию, место жительства; в каком возрасте появились первые менструации и через какой промежуток времени они установились; тип менструации (3- или 4-недельный цикл, продолжительность, количество теряемой крови, наличие болей и др.); изменились ли менструации после начала половой жизни, бывших родов и абортов; когда была последняя менструация. Выясняют, нет ли выделений из половых путей .
Патологические выделения (обильные, гнойные, слизистые или водянистые с примесью гноя и т. д.) указывают обычно на наличие гинекологических заболеваний.
Осмотр беременной. Обращают внимание на рост, телосложение, деформацию позвоночника и нижних конечностей (анкилозы суставов и другие отклонения в костной системе указывают на возможность изменения формы таза и его сужение), цвет и состояние кожных покровов и видимых слизистых оболочек, пигментацию лица, белой линии живота, сосков и околососковых кружков, рубцы беременности, упитанность, состояние молочных желез, величину и форму живота .
Сбор анамнеза беременной .
Тщательно собранный анамнез помогает врачу выяснить условия жизни, влияние перенесенных общесоматических и инфекционных заболеваний (ревматизм, скарлатина, дифтерия, вирусный гепатит, краснуха, туберкулез, пневмония, болезни сердца, почек), заболеваний половых органов (воспалительные процессы, бесплодие, нарушение менструальной функции, операции на матке, трубах, яичниках), бывших беременностей и родов на развитие настоящей беременности.
Семейный анамнез дает представление о здоровье членов семьи, проживающих вместе с беременной (туберкулез, алкоголизм, венерические заболевания, злоупотребление курением), и наследственности (многоплодные беременности, диабет, онкологические заболевания, туберкулез, алкоголизм).
В случае наличия рубца на матке после кесарева сечения, энуклеации фиброматозного узла, ушивания перфорационного отверстия необходимо уточнить срок перенесенной операции (беременность желательна не ранее чем через 2-3 года после операции), вид кесарева сечения (корпоральное или в нижнем маточном сегменте), характер течения послеоперационного периода (состоятельность рубца), после чего следует решить вопрос о возможности вынашивания данной беременности и предупредить женщину о необходимости госпитализации за 2-3 недели, а при недостаточной состоятельности рубца - в еще более ранний срок до родов.
Необходимо также выяснить гемотрансфузионный анамнез (если производилось переливание крови или ее форменных элементов, то по какой причине), эпидемиологический анамнез, наличие аллергии (пищевой, лекарственной и т. д.) .
Осмотр наружных половых органов .
При осмотре обращают внимание на выраженность оволосения в области лобка и больших половых губ, возможные патологические изменения (отечность, опухоли, атрофия, пигментация и др.), высоту и форму промежности (высокая, низкая, корытообразная), ее разрывы и их степень, состояние половой щели (сомкнута или зияет), опущение стенок влагалища (самостоятельное и при натуживании).
При раздвигании половой щели необходимо обратить внимание на окраску слизистой оболочки вульвы, осмотреть состояние наружного отверстия уретры, парауретральных ходов, выводных протоков больших желез преддверия влагалища, обратить внимание на характер влагалищного отделяемого.
После осмотра наружных половых органов следует осмотреть анальную область (наличие трещин, геморроидальных узлов и др.). Устанавливают состояние девственной плевы (ее целость, форма отверстия) .
После осмотра наружных половых органов приступают к исследованию с помощью зеркал, которое имеет очень большое значение в гинекологии для выявления патологических изменений влагалища и шейки матки.
Осмотр с помощью влагалищных зеркал помогает своевременно выявить предраковые заболевания шейки матки и начальные проявления рака, а также диагностировать ряд других форм патологии. Поэтому исследование женщин с помощью зеркал является обязательной составной частью каждого гинекологического обследования .
Имануальное исследование.
Проводится при помощи двух рук. 2-й и 3-й палец внутренней руки вводится во влагалище, наружная рука размещается на передней брюшной стенке над лобком.
Ощупывание органов и тканей осуществляется при помощи двух рук, при этом исследуются матка и придатки матки, их величина, форма, консистенция, подвижность и болезненность. Затем проводится исследование околоматочной клетчатки, которая пальпируется только при наличии в ней инфильтратов и экссудата.
Комбинированное прямокишечно-влагалищно-брюшностеночное исследование применяется при подозрении на наличие патологических процессов в стенке влагалища, прямой кишки или прямокишечно-влагалищной перегородке. Указательный палец вводится во влагалище, а средний -- в прямую кишку (в некоторых случаях для изучения пузырно-маточного пространства в передний свод вводится большой палец, а в прямую кишку -- указательный). Между введенными пальцами определяется подвижность или спаянность слизистых оболочек, локализация инфильтратов, опухолей и другие изменения в стенке влагалища, прямой кишке и клетчатке прямокишечно-влагалищной перегородки .
акушерство патологический беременность исследование
1.2 ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ
Необходимость дополнительных методов исследования в акушерстве и их объем определяются индивидуально для каждой женщины, после определения существующих и потенциальных проблем.
Для уточнения диагноза прибегают к дополнительным методам исследования. Из этих методов нужно выделить те, которые в настоящее время применяются всем гинекологическим больным, а также здоровым женщинам, обращающимся для профилактического осмотра. К таким дополнительным методам следует отнести цитологическое, бактериоскопическое исследования и кольпоскопию.
Цитологическое исследование. Производится с целью раннего выявления рака матки и маточных труб. С поверхности шейки матки материал получают с помощью мазков-отпечатков (стекло, взятое пинцетом, прикладывают к поверхности шейки матки, либо шпателем Эйра проводят по шейке вращательным движением). Из канала шейки матки материал берут специальной ложечкой или желобоватым зондом.
Материал наносят на предметное стекло и высушивают на воздухе. После специальной окраски просматривают мазки. Массовое цитологическое исследование в процессе профилактических осмотров позволяет выделить контингент женщин (при выявлении атипических клеток), нуждающихся в более детальном обследовании (биопсия, диагностическое выскабливание и др.) для исключения или подтверждения рака женских половых органов.
Кольпоскопия. Этот метод позволяет осмотреть шейку матки и стенки влагалища с помощью кольпоскопа, дающего увеличение рассматриваемого объекта в 10--30 раз и более. Кольпоскопия позволяет выявить ранние формы предопухолевых состояний, выбрать участок, наиболее подходящий для биопсии, а также контролировать заживление в процессе лечения.
Существуют различные виды кольпоскопов, в том числе и с фотоприставкой, что дает возможность фотографировать и документировать обнаруженные изменения.
Бактериоскопическое исследование. Применяется для диагностики воспалительных процессов и позволяет установить разновидность микробного фактора. Бактериоскопия влагалищных выделений помогает определить степень чистоты влагалища, что необходимо перед гинекологическими операциями и диагностическими манипуляциями.
Бактериоскопическое исследование в ряде случаев позволяет выявить венерическое заболевание при его малосимптомиом течении.
1.3 ДРУГИЕ МЕТОДЫ
Все прочие методы можно разделить на инструментальные (неинвазивные) и лабораторные (инвазивные и неинвазивные) .
Инструментальные методы в акушерстве. Из наиболее применяемых методов следует указать:
1. наружную кардиотокографию - КТГ (кардиоинтервалография + механогистерография + актография);
2. ультразвуковое сканирование;
3. допплерографию (определение скорости кровотока в магистральных сосудах матки, пуповины и плода);
4. определение биофизического профиля плода;
5. амниоскопию;
6. рентгеноцефалопельвиометрию.
Дополнительные лабораторные методы диагностики в акушерстве. Из дополнительных методов лабораторной диагностики можно назвать: неинвазивные и инвазивные.
Неинвазивные:
1. определение уровня хорионического гонадотропина человека (ХГЧ) и других белков беременности в моче или сыворотке матери;
2. проба Клейхауэра-Бетке;
3. определение уровня а-фетопротеина (а-ФП) в крови матери;
4. экскреция эстриола с мочой матери;
5. определение уровня плацентарного лактогена в крови матери;
6. тест на толерантность к глюкозе;
7. исследование на носительство микроорганизмов TORCH-комплекса (Toxoplasma, Other infections, Rubella, Cytomegalovirus, Herpes simplex) радиоиммунным, иммуноферментным методами и методом ПЦР-диагностики (Полимеразная Цепная Реакция).
Инвазивные:
1. амниоцентез;
2. хорионбиопсия;
3. кордоцентез;
4. определение в родах рН крови плода, полученной из кожи головки.
УЗИ (ультрасонография, эхография, ультразвуковое сканирование) считается одним из наиболее информативных методов исследования в акушерстве. При помощи УЗИ можно достоверно определять беременность, начиная с 4-4,5 недели гестационного срока (2-2,5 недели от даты зачатия). При проведении УЗИ врач осуществляет фетометрию, определяет локализацию, размеры и структуру плаценты, исследует количество околоплодных вод.
При проведении фетометрии исследователь обычно пытается решить следующие задачи:
Определить или уточнить срок беременности при недостатке клинических и/или анамнестических данных;
Антенатально определить соответствие физического развития плода известному или предполагаемому гестационному возрасту или, проводя динамическое ультразвуковое наблюдение, оценить эффективность терапии задержки развития плода;
Измеряя отдельные фетометрические параметры, подтвердить или исключить нарушенное развитие отдельных органов или систем (скелетные дисплазии, микроцефалия, гипоплазия мозжечка при синдроме Арнольда-Киари и т.д.);
По отдельным фетометрическим индексам (БПД/ДБ, ОГ/ДБ, измеренная ДБ/ожидаемая ДБ и многочисленным другим) неинвазивным путем выделить группу риска по хромосомным аберрациям (синдромы Патау, Эдвардса, Дауна и др.) для последующего амниоцентеза и кариотипирования.
Допплеровское исследование позволяет определить направление и скорость кровотока в сосудах плода и матери. Сущность эффекта Допплера заключается в изменении частоты ультразвука при отражении от движущегося объекта, например эритроцитов.
Допплеровское исследование дает возможность измерять как непосредственное значение линейной скорости кровотока, так и соотношение между скоростями кровотока в разные фазы сердечного цикла (систолодиастолическое отношение - СДО, индекс резистентности - ИР, пульсационный индекс - ПИ).
Уровень a-ФП в сыворотке матери определяют с целью выявления пороков развития ЦНС плода на 15-20-й неделе беременности.
Повышение уровня a-ФП в сыворотке матери обычно обусловлено незаращением нервной трубки плода. Менее частые причины - дефект передней брюшной стенки, гибель одного из плодов при многоплодной беременности.
Амниоцентез - это пункция амниотической полости с целью аспирации амниотической жидкости.
Хорионбиопсией называют пункционную биопсию хориона в I триместре (иногда во II триместре) беременности.
Кордоцентезом называют пункцию сосудов пуповины с целью получения фетальной крови.
ГЛАВА 2. СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В АКУШЕРСТВЕ НА ПРАКТИКЕ
2.1 ИССЛЕДОВАНИЕ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
Цитологический метод исследования.
Цитологическое исследование является скрининг-методом при проведении массовых профилактических осмотров женщин, в группах повышенного риска в отношении развития онкологических заболеваний.
Цитологическое исследование мазков из шейки под микроскопом используется в качестве скринингового метода, но обладает недостаточной чувствительностью (60-70%). Существуют различные системы оценки его результатов .
В России нередко используют описательное заключение. Наиболее часто используют систему Папанико-лау (Пап-тест). Выделяют следующие классы цитологических изменений :
I - нормальная цитологическая картина;
II - воспалительные, реактивные изменения клеток эпителия;
III - атипия отдельных клеток эпителия (подозрение на дисплазию);
IV - единичные клетки с признаками злокачественности (подозрение на рак);
V - комплексы клеток с признаками злокачественности (рак шейки матки).
Цитологические методы исследования применяют для диагностики гормональной функции яичников, новообразований гениталий и других патологических процессов. Материал для цитологического исследования получают различными способами: аспирацией выделений из заднего свода влагалища, канала шейки и полости матки, брюшной полости при пункции через задний свод; получением препаратов-отпечатков; взятием тупой ложечкой поверхностных соскобов с подозрительных участков тканей; смывом с поверхности шейки матки и слизистой влагалища. Из полученного для цитологического исследования материала делают мазки с последующим микроскопическим исследованием.
Степень чистоты влагалища определяется цитологически по количеству лейкоцитов, палочек Додерлейна, различных микроорганизмов. По загрязненности микрофлорой различают четыре степени чистоты влагалища (См. Рис. 2.1.): I -- в мазке превалируют палочки Додерлейна и клетки плоского эпителия, реакция кислая; II -- кроме влагалищных палочек, которых меньше, в мазке обнаруживаются лейкоциты (до 5 в поле зрения), грамположительные диплококки, аэробные и анаэробные кокки (но преобладают лактобактерии), реакция слабокислая; III -- влагалищных палочек меньше, чем других микроорганизмов, обилие аэробных и анаэробных кокков, лейкоциты -- до 15--20 в поле зрения, реакция щелочная; IV -- палочек Додерлейна почти нет, множество эпителиальных клеток (в том числе из глубоких слоев), лейкоцитов и различных микроорганизмов (стрепто- и стафилококки, кишечная палочка, трихомонады, хламидии и др.), реакция щелочная.
Рис. 2.1 Степени чистоты влагалища: а -- первая; б -- вторая; в -- третья; г -- четвертая.
Подозрительным на рак в мазке является полиморфизм клеток и ядер, большое число митозов. В этих случаях после цитологического исследования производится биопсия. Мазки исследуются в нативном или окрашенном виде. В последние годы применяют специальные методы цитологического исследования -- фазово-контрастной и люминесцентной микроскопии. С помощью фазово-контрастной микроскопии исследуют нативные мазки. При люминесцентной (флюоресцентной) микроскопии мазки обрабатывают флюорохромными красителями и исследуют их с помощью люминесцентного микроскопа. Распознавание атипических клеток основано на морфологических особенностях и характере их свечения .
Цитологическое исследование в комплексе тестов функциональной диагностики широко используется в гинекологической практике для определения состояния репродуктивной системы. Исследование влагалищных мазков (кольпоцитограмма) основано на определении в них отдельных видов клеток эпителия, который изменяется в зависимости от фаз менструального цикла. Мазки для гормональной кольпоцитологии следует брать каждые 3--5 дней в течение 2--3 менструальных циклов. В амбулаторной практике можно на протяжении цикла взять 3 мазка (на 8,14 и 22-й день цикла).
При аменорее и опсоменорее мазки следует брать один раз в неделю. Влагалищное содержимое для кольпоцитологии надо брать из бокового свода, так как в заднем своде влагалища содержимое смешано с секретом шеечных желез. Кольпоцитологическое исследование нельзя проводить при воспалении влагалища, маточном кровотечении. Слизистая оболочка влагалища покрыта многослойным плоским эпителием и состоит из трех слоев: поверхностного, промежуточного и базального. В мазках из влагалища различают четыре вида клеток: ороговевающие, промежуточные, парабазальные и базальные. По соотношению указанных эпителиальных клеток судят о функциональном состоянии яичников.
Бактериоскопическое исследование . Широко применяется в гинекологии не только для диагностики воспалительных заболеваний и установления возбудителя, но и определения степени чистоты влагалища. Степень чистоты влагалища -- это показатель без которого не производятся ни хирургические операции, ни диагностические манипуляции.
Для определения чистоты влагалища мазок берется из уретры до мочеиспускания, цервикального канала, заднего свода влагалища специальной ложкой Фолькмана. После предварительного массажа сзади наперед из уретры узким концом ложечки Фолькмана или специальным зондом получают каплю отделяемого и наносят его тонким слоем на маркированное стекло. Такими же инструментами берут мазок из цервикального канала и наносят его на два стекла.
По результатам анализа мазка определяют степень чистоты влагалищного содержимого .
1 степень чистоты - Реакция кислая. В мазке присутствуют лейкоциты, влагалищные бациллы, и плоский эпителий.
2 степень чистоты - Реакция кислая. В мазке до 15 лейкоцитов, вместе с палочками Дедерлеина присутствуют в малом количестве кокки и эпителиальные клетки.
3 степень чистоты - Реакция слабощелочная. В мазке до 40 лейкоцитов, различные кокки преобладают.
4 степень чистоты - Реакция щелочная. Отсутствуют влагалищные бациллы, преобладают патогенные микробы, в том числе и гонококки, трихомонады и др.
Нормальными считаются 1-ая и 2-ая степени чистоты влагалища. При таких бактериоскопического исследованиях проводятся все хирургические и оперативные вмешательства. Остальные степени чистоты требуют предварительного лечения.
Кольпоскопическое исследование . Для кольпоскопии применяют различные виды кольпоскопов. Кольпоскоп -- закреплённая на штативе оптическая система (бинокулярная лупа) с источником света и возможностью оптического увеличения. В практике обычно применяют 15- 40 кратное увеличение. Аппарат устанавливают на расстоянии 20-25 см от поверхности эктоцервикса. Последовательный осмотр различных участков шейки матки проводят путём вращения винта аппарата. Кольпоскопию проводят до проведения бимануального исследования и других манипуляций после удаления отделяемого с поверхности эктоцервикса.
Простая (обзорная) кольпоскопия (без обработки какими-либо веществами) -- метод ориентировочный. При ней определяют форму и величину шейки матки, состояние её поверхности, наличие и характер разрывов, границу плоского и цилиндрического эпителия, цвет и рельеф слизистой оболочки эктоцервикса, особенности сосудистого рисунка, оценивают характер выделений.
Кольпоскопию через цветные фильтры применяют для более детального изучения эпителия и сосудистого рисунка. Чаще всего для выявления особенностей сосудистой сети применяют зелёный фильтр, полностью поглощающий длинноволновое красное излучение.
Расширенная кольпоскопия -- осмотр эктоцервикса с использованием эпителиальных и сосудистых тестов, при которых оценивают реакцию тканей в ответ на обработку медикаментозными составами. Проведение расширенной кольпоскопии начинают с обработки влагалищной части шейки матки 3% раствором уксусной кислоты. Под её воздействием происходит коагуляция внеклеточной и внутриклеточной слизи, возникает кратковременный отёк эпителия, сокращение субэпителиальных сосудов. Действие проявляется через 30-60 с после нанесения раствора и продолжается 3-4 мин.
Реакция сосудов на раствор уксусной кислоты имеет важное диагностическое значение: нормальные сосуды (в том числе и при воспалении) сужаются и временно исчезают из поля зрения; стенка вновь образованных сосудов не имеет мышечного слоя и не способна сокращаться, поэтому при неопластических процессах сосуды не реагируют на уксусную кислоту (отрицательная реакция).
Вторым этапом расширенной кольпоскопии служит обработка эктоцервикса 3% Люголя раствором с глицерином (проба Шиллера). Нормальный многослойный плоский эпителий, богатый гликогеном, под действием Люголя раствором с глицерином© равномерно окрашивается в тёмнокоричневый цвет. При поражении многослойного плоского эпителия в нём изменяется содержание гликогена, и патологически изменённый участок не прокрашивается и остаётся более светлым, чем неизменённые участки многослойного плоского эпителия. Проба Люголя раствором с глицерином© даёт возможность точно определить локализацию и площадь патологического процесса, но не позволяет дифференцировать его характер. Хромокольпоскопия -- разновидность расширенной кольпоскопии после обработки эпителия эктоцервикса красителями (гематоксилин, метиленовый синий и др.), в основе которой лежит различная окрашиваемость нормальных и патологически изменённых тканей.
Кольпомикроскопия -- кольпоскопия под увеличением в 160-280 раз (прижизненное гистологическое исследование эпителия шейки матки) с применением различных красителей. При проведении кольпомикроскопии тубус микрокольпо- скопа подводят непосредственно к шейке матки. Исследуют особенности строения ядер и цитоплазмы поверхностных слоев эпителия. Метод очень информативен, но его использование ограничивают стеноз влагалища, некротические изменения и значительная кровоточивость тканей эктоцервикса. Кроме того, метод требует специальной подготовки и не даёт возможности проведения диагностики карциномы in situ и инвазивного рака (поскольку для этого информации о морфологии поверхностного слоя многослойного плоского эпителия недостаточно) .
2.2 ИССЛЕДОВАНИЕ ПРОЧИХ МЕТОДОВ ИССЛЕДОВАНИЯ
Инструментальные методы:
1. Кардиотокография. Современные кардиомониторы плода основаны на принципе Допплера. Такие кардиомониторы позволяют регистрировать изменение интервалов между отдельными циклами сердечной деятельности плода. Приборы оснащены также датчиками, позволяющими регистрировать одновременно сократительную деятельность матки и движения плода.
Различают непрямую (наружную) и прямую (внутреннюю) КТГ. Во время беременности используется только непрямая КТГ; в настоящее время её применение наиболее распространено и в родах.
При непрямой кардиотокографии наружный ультразвуковой датчик помещают на переднюю брюшную стенку матери в месте наилучшей слышимости сердечных тонов плода. На поверхность датчика наносят слой специального геля для обеспечения оптимального контакта с кожей. Наружный тензометрический датчик накладывают в области дна матки, на его поверхность гель не наносят. Пациентка с помощью специального устройства для регистрации шевелений плода самостоятельно отмечает каждый эпизод шевеления.
КТГ проводят в положении беременной (роженицы) на боку или полусидя во избежание возникновения синдрома сдавления нижней полой вены.
Для получения максимально точной информации о состоянии плода кардиомониторирование следует проводить не менее 20-30 мин. Такая продолжительность исследования обусловлена наличием у плода периодов сна и активности.
Прямую КТГ проводят только во время родов после излития ОВ и при открытии шейки матки не менее 2 см. При использовании внутренних датчиков специальный спиралевидный электрод накладывают на кожу головки плода, для регистрации сократительной деятельности матки используют интраамниальный катетер. В настоящее время прямой метод КТГ не находит широкого применения в практической деятельности.
Проведение КТГ считается обоснованным с 32 недели беременности. Использование приборов с автоматическим анализом кардиотокограмм позволяет проводить оценку сердечной деятельности плода с 26 недели беременности.
Изучение кардиотокограммы (КТГ) начинают с определения базального ритма. Под базальным ритмом понимают среднюю величину между мгновенными значениями сердцебиения плода, сохраняющуюся неизменной в течение 10 мин и более; при этом не учитывают акцелерации и децелерации. При характеристике базального ритма необходимо учитывать его вариабельность, т.е. частоту и амплитуду мгновенных изменений частоты сердечных сокращений плода (мгновенные осцилляции). Частоту и амплитуду мгновенных осцилляции определяют в течение каждых последующих 10 мин. Амплитуду осцилляции определяют по величине отклонения от базального ритма, частоту - по числу осцилляции за 1 мин.
В клинической практике наибольшее распространение получила следующая классификация типов вариабельности базального ритма:
Немой (монотонный) ритм с низкой амплитудой (0,5 в минуту);
Слегка ундулирующий (5--10 в минуту);
Ундулирующий (10--15 в минуту);
Сальтаторный (25--30 в минуту).
Вариабельность амплитуды мгновенных осцилляции может сочетаться с изменением их частоты. Запись проводят в положении женщины на левом боку в течение 40-60 мин. Для унификации и упрощения трактовки данных антенатальной КТГ предложена балльная система оценки.
2. Ультразвуковое сканирование (эхография).
Ультразвуковое сканирование (УЗС) представляет высоко информативный, безвредный метод исследования и позволяет проводить динамическое наблюдение за состоянием, плода .
Наиболее оптимальными сроками для обследования являются I триместр, 16--20 и 28--34 недели беременности. При осложненном течении беременности УЗС проводят в любые ее сроки. Наблюдение за развитием беременности возможно с самых ранних этапов. На 3 неделе беременности в полости матки визуализируется плодное яйцо диаметром 5--6 мм. В 4--5 недель выявляется эмбрион в виде линейной эхопозитивной структуры длиной 6--7 мм. Головка эмбриона идентифицируется с 8--9 недель как отдельное анатомическое образование округлой формы и средним диаметром 10-- 11 мм.
Наибольшие темпы роста отмечаются в конце I триместра беременности. Наиболее точным показателем срока беременности в I триместре является копчико-теменной размер. Оценка жизнедеятельности эмбриона в ранние сроки основывается на регистрации его сердечной деятельности и двигательной активности. Использование метода позволяет регистрировать сердечную деятельность эмбриона с 4--5 недель. Частота сердечных сокращений постепенно увеличивается от 150--160/мин в 5--6 недель до 175--185/мин в 7--8 недель с последующим снижением до 150/мин к 12 неделе. Двигательная активность выявляется с 7--8 недели. Различают 3 вида движений: движения конечностями, туловищем и комбинированные движения. Отсутствие сердечной деятельности и двигательной активности указывает на гибель эмбриона.
Ультразвуковое исследование в I и II триместрах беременности позволяет осуществлять диагностику неразвивающейся беременности, анэмбрионии, различных стадий самопроизвольного выкидыша, пузырного заноса, внематочной беременности, аномалий развития матки, многоплодную беременность. Неоспоримое преимущество имеет ультразвуковое сканирование у беременных с миомой матки и патологическими образованиями яичников.
В ходе оценки развития плода во II и III триместрах беременности основное внимание акцентируют на следующих фетометрических параметрах: бипариетальном размере головки, среднем диаметре грудной клетки и живота, а также длине бедренной кости.
Определение бипариетального размера головки плода производят при наилучшей визуализации структуры от наружной поверхности верхнего контура теменной кости до внутренней поверхности нижнего контура. Измерение среднего диаметра грудной клетки и живота осуществляют соответственно на уровне створчатых клапанов сердца плода и в месте вхождения пупочной вены в брюшную полость.
Для определения длины бедренной кости датчик необходимо сместить на тазовый конец плода и, меняя угол и плоскость сканирования, добиться наилучшего изображения продольного сечения бедра. При измерении бедра курсоры устанавливают между его проксимальным и дистальным концами.
Ультразвуковое исследование является одним из наиболее точных методов диагностики синдрома задержки развития плода. Эхографический диагноз синдрома основывается на сопоставлении фетометрических показателей, полученных во время исследования, с нормативными показателями для данного срока беременности.
Оптимальной и вместе с тем достоверной методикой определения пред полагаемой массы плода с помощью УЗС является формула, основанная на измерении бипариетального размера головки и окружности живота плода. Возможности современной ультразвуковой аппаратуры позволяют с высокой степенью точности оценить деятельность различных органов и систем плода, а также антенатально диагностировать большинство врожденных пороков развития. Позвоночник плода визуализируется в виде отдельных эхопозитивных образований, соответствующих телам позвонков. Возможно определение всех отделов позвоночника, включая крестец и копчик.
При обследовании сердца плода используют четырехкамерный его срез, получаемый при строго поперечном сканировании грудной клетки на уровне створчатых клапанов. При этом достаточно четко визуализируются правый и левый желудочки, правое и левое предсердия, межжелудочковая и межпредсердная перегородки, створки митрального и трикуспидального клапанов и клапан овального отверстия .
Необходимо отметить, что с конца II триместра и на протяжении III триместра беременности наблюдается Функциональное преобладание размеров правого желудочка над левым, что связано с особенностями внутриутробного кровообращения. Регистрация дыхательных движений плода способствует определению их зрелости (зрелости дыхательных мышц и регулирующей их нервной системы). С 32--33 недель дыхательные движения плода становятся регулярными и происходят с частотой 30--70 движений/мин. Дыхательные Движения представляют собой одновременные перемещения грудной и брюшной стенок.
При осложненной беременности число дыхательных движений увеличивается до 100--150/мин, либо уменьшается до 10--15/мин; при этом отмечаются отдельные судорожные движения, что является признаком хронической внутриутробной гипоксии. Использование эхографии позволяет четко идентифицировать желудок, почки, надпочечники и мочевой пузырь плода. При нормально протекающей беременности продукция мочи у плода составляет 20--25 мл/час. С 18--20 недель беременности возможно определение пола плода. Достоверность определения мужского пола приближается к 100%, женского -- до 96--98%. Выявление плода женского пола основано на визуализации половых губ в виде двух валиков в поперечном сечении, мужского -- по определению мошонки с яичками и/или полового члена. Ультразвуковая плацентография способствует установлению локализации плаценты, ее толщины и структуры. Плацента располагается, главным образом, на передней или задней поверхностях полости матки с переходом на одну из ее боковых стенок.
В меньшем проценте наблюдений плацента локализуется в дне матки. Локализация плаценты в различные сроки беременности отличается вариабельностью. Установлено, что частота низкой плацентации до 20 недель беременности составляет 11%. Впоследствии, как правило, происходит «миграция» плаценты от нижнего сегмента к дну матки. Поэтому окончательно судить о расположении плаценты целесообразно только в конце беременности. Ультразвуковые изменения в плаценте в зависимости от степени ее зрелости .
3. Доплерография. В медицине эффект Допплера в основном применяют для определения скорости движения крови. Отражающей поверхностью в данном случае служат в основном эритроциты. Однако скорость движения эритроцитов в потоке крови неодинакова. Пристеночные слои крови движутся со значительно меньшей скоростью, чем центральные. Разброс скоростей кровотока в сосуде принято называть скоростным профилем .
Различают два типа скоростного профиля кровотока: параболический и пробкообразный. При пробкообразном профиле скорость движения крови во всех отделах просвета сосуда практически одинакова, средняя скорость кровотока равна максимальной. Такой тип профиля отображается узким спектром частот на допплерограмме и характерен для восходящей аорты.
Параболический скоростной профиль характеризуется большим разбросом скоростей. При этом пристеночные слои крови движутся значительно медленнее, чем центральные, а максимальная скорость почти в 2 раза выше средней, что отражается на допплерограмме широким спектром частот. Такой тип скоростного профиля характерен для артерий пуповины.
В настоящее время для проведения исследования в акушерстве используют фильтр частотой 100-150 Гц (рекомендована Международным обществом по применению допплерографии в перинатологии). Использование более высокочастотных фильтров при исследовании скорости кровотока в пупочных артериях нередко приводит к ложноположительным результатам в диагностике критического состояния плода.
Для получения качественных кривых скоростей кровотока следует стремиться к тому, чтобы угол сканирования не превышал 60°. Наиболее стабильных результатов достигают при угле сканирования 30-45°.
Для оценки состояния кровотока в настоящее время в основном используют следующие показатели :
Систолодиастолическое отношение (А/В) - отношение максимальной систолической скорости (А) к конечной диастолической (В);
Индекс резистентности - (А-В)/А;
Пульсационный индекс - (А-В)/М, где М - средняя скорость кровотока за сердечный цикл.
Установлено, что наиболее ценная информация о состоянии фетоплацентарного комплекса может быть получена при одновременном исследовании кровотока в обеих маточных артериях, артериях пуповины, во внутренних сонных или магистральных артериях головного мозга.
Существует несколько классификаций нарушения маточно-плацентарного и плодово-плацентарного кровотока. В нашей стране наибольшее распространение получила следующая:
I степень.
А - нарушение маточно-плацентарного кровотока при сохраненном плодово-плацентарном кровотоке;
Б - нарушение плодово-плацентарного кровотока при сохраненном маточно-плацентарном кровотоке.
II степень. Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающее критических значений (сохранен конечный диастолический кровоток).
III степень. Критическое нарушение плодово-плацентарного кровотока (нулевой или отрицательный диастолический кровоток) при сохраненном или нарушенном маточно-плацентарном кровотоке. Важный диагностический признак - появление диастолической выемки на кривых скоростей кровотока в маточной артерии, возникающей в начале диастолы. За патологическую диастолическую выемку следует принимать только такое изменение кровотока, когда ее вершина достигает или находится ниже уровня конечной диастолической скорости. При наличии указанных изменений довольно часто приходится прибегать к досрочному родоразрешению.
О нарушении маточно-плацентарного кровообращения свидетельствует уменьшение диастолического кровотока в маточных артериях, о нарушении фетоплацентарного - снижение диастолического кровотока в артериях пуповины, нулевое или отрицательное его значения.
4. Рентгеноцефалопельвиометрия .
Рентгенография в акушерской практике применяется по строгим показаниям, поскольку чувствительность плода к действию ионизирующей радиации повышена. Чувствительность особенно велика в ранние стадии и снижается по мере развития плода, особенно при доношенной беременности. Рентгенография позволяет уточнить наличие плода, его положение и предлежание, размеры головки и ее соответствие тазу матери, некоторые аномалии развития (гидроцефалия, анэнцефалия и др.), многоплодную беременность, антенатальную гибель плода (соответствующие изменения в структуре скелета), признаки отечной формы гемолитической болезни (полоса просветления в области мягких тканей спинки и головки, зависящая от отека и др.).
Пельвиометрия -- это один из видов акушерского обследования, суть которого заключается в измерении некоторых размеров женского таза .
Учитывая, что в течение беременности размеры и форма таза могут значительно измениться, самые тонные данные могут быть получены только на последних неделях беременности. Хотя стоит отметить, что при значительных отклонениях от нормы, пельвиометрия уже на ранних сроках может достаточно точно предсказать возможные проблемы в родах будущем. В первую очередь, имеется ввиду проблема узкого таза и его деформация.
Пельвиометрия производится при помощи специального устройства пельвиометра, напоминающего обычный измеритель с закругленными концами. Врач измеряет несколько основных размеров на основании которых косвенно вычисляются ряд важных размеров в том числе, так называемую, коньюгату вера (conjugata vera) - размер входа в малый таз. Этот размер важен тем, что он является самым узким и «критичным» местом таза. Именно после сопоставления окружности головы плода и истиной коньюгаты, определяется возможность самостоятельных родов. В настоящее время коньюгата вера до сих продолжает определяется косвенно при помощи обычного измерителя. Более точным методом является рентгенография, но использовать её при беременности «просто так» крайне нежелательно, ввиду рисков связанных с радиационным воздействием на плод.
Так же пельвиометрия дает данные о типе таза которые совместно с данными УЗИ о положении плода могут предсказать ход родов и возможные осложнения к которым врач сможет подготовиться заранее или даже, при необходимости, определить роженицу заблаговременно в роддом специализирующийся на патологических родах.
Пельвиометрия используется в акушерстве десятки лет, но до сих пор этот метод не потерял актуальности, так как более безопасного обследования и придумать невозможно, это как измерение роста или взвешивание.
Лабораторные методы:
1. Хорионический гонадотропин человека. Норма ХГЧ при беременности.
Хорионический гонадотропин человека - это особый белок-гормон, который вырабатывается оболочками развивающегося эмбриона в течение всего периода беременности. ХГЧ поддерживает нормальное развитие беременности. Благодаря этому гормону в организме беременной женщины блокируются процессы, которые вызывают месячные и увеличивается выработка гормонов, необходимых для сохранения беременности.
Повышение концентрации ХГЧ в крови и в моче беременной женщины является одним из наиболее ранних признаков беременности.
Роль ХГ в первом триместре беременности -- стимуляция образования необходимых для развития и поддержания беременности гормонов, таких как прогестерон, эстрогены (эстрадиол и свободный эстриол). При нормальном развитии беременности в дальнейшем эти гормоны производит плацента.
Хорионический гонадотропин очень важен. У плода мужского пола хорионический гонадотропин стимулирует так называемые клетки Лейдига, которые синтезируют тестостерон. Тестостерон в этом случае просто необходим, так как способствует формированию половых органов по мужскому типу, а также оказывает воздействие на кору надпочечников эмбриона. ХГЧ состоит из двух единиц -- альфа- и бета-ХГЧ. Альфа -- составляющая ХГЧ имеет схожее строение с единицами гормонов ТТГ, ФСГ и ЛГ, а бета-ХГЧ -- уникальна. Поэтому в диагностике решающее значение имеет лабораторный анализ b-ХГЧ.
При нормальном развитии беременности ХГЧ определяется в крови беременных женщин примерно с 8-11-14 дня после зачатия.
Уровень ХГЧ быстро повышается и, начиная с 3 недели беременности, удваивается примерно каждые 2-3 дня. Увеличение концентрации в крови беременной женщины продолжается примерно до 11-12 недели беременности. Между 12 и 22 неделями беременности концентрация ХГЧ несколько снижается. С 22 недели и до родов концентрация ХГЧ в крови беременной женщины снова начинает увеличиваться, однако медленнее, чем в начале беременности.
По скорости увеличения концентрации ХГЧ в крови врачи могут определить некоторые отклонения от нормального развития беременности. В частности, при внематочной беременности или замершей беременности темпы увеличения концентрации ХГЧ ниже, чем при нормальной беременности.
Ускорение темпов увеличения концентрации ХГЧ может быть признаком пузырного заноса (хорионаденома), многоплодной беременности или хромосомных болезней плода (например, болезнь Дауна).
Не существует каких-либо строгих норм содержания ХГЧ в крови беременных женщин. Уровень ХГЧ в один и тот же срок беременности может значительно отличаться у разных женщин. В связи с этим, одиночные измерения уровня ХГЧ являются малоинформативными. Для оценки процесса развития беременности важна динамика изменения концентрации хорионического гонадотропина в крови.
2. Определение уровня а-фетопротеина (а-ФП) в крови матери. Последнее время достаточно востребованным стал анализ на альфа-фетопротеин (АФП), который рекомендован каждой беременной женщине в первом триместре гестационного срока (1-12 недели), оптимально -- на 10--11 неделе. Достоверность данного скринингового анализа достигает 90-95% при правильном его проведении и проверке достоверности при дополнительных методах обследования. Официально признано, что анализ на альфа-фетопротеин является первым этапом в диагностике патологической беременности и ни в коем случае не единственным.
Прежде чем приходить в пункты забора крови для анализа на альфа-фетопротеин, следует выполнить несколько простых условий, чтобы результаты были максимально точными и информативными:
За 10-14 дней до сдачи анализа необходимо отказаться от приема любых медикаментов, потому что они, накапливаясь в крови и внутренних органах женщины, могут вызывать искаженные результаты анализа на фетальный белок;
За 1 день до сдачи анализа из питания следует исключить жирную, жаренную, соленую, острую пищу и алкогольные напитки;
За 1-2 дня до проведения анализа на АФП необходимо максимально ограничить любые физические нагрузки (включая ношение тяжестей, генеральную уборку дома и пр.);
Последний прием пищи до проведения анализа должен быть вечером, не позднее 21.00;
Утром, в день проведения анализа, разрешено употреблять только очищенную воду, не более 100-200 мл, чтобы не уменьшить истинную концентрацию белка в крови матери;
Анализ на АФП следует сдавать утром, через несколько часов после пробуждения, поэтому лаборатория должна быть максимально близко от места жительства женщины.
Нормы уровня концентрации АФП в зависимости от срока беременности
На различных сроках беременности концентрация альфа-фетопротеина в организме женщины будет отличаться. Измерение производится в международных единицах на 1 мл крови пациентки (МЕ/мл).
Нормальные показатели АФП в крови у беременной женщины приводятся в таблице:
Таблица 2.1 Нормальные показатели АФП в крови у беременной
|
Срок беременности, недели |
Минимальная концентрация АФП, МЕ/мл |
Максимальная концентрация АФП, МЕ/мл |
|
|
Анализ не проводится из-за отсутствия информативности |
3. Тест на толерантность к глюкозе. С наступлением третьего триместра для беременных существует перечень обязательных анализов. Одним из таких является ТТГ -- Тест на Толерантность к Глюкозе при беременности. Это лабораторное исследование показано всем беременным женщинам в третьем триместре, по достижении ими двадцать восьмой недели.
Правила сдачи анализа ТТГ в третьем триместре несложные и вполне выполнимые. Исследование проводится на тощий желудок, с последним приёмом пищи, приблизительно, восемь часов назад. В течение трёх дней перед сдачей анализа, рекомендуется исключить из рациона жирную, острую, сладкую пищу. Исключается и переедание накануне сдачи теста.
В лаборатории для сдачи крови на анализ у беременной женщины берут кровь из пальца. После этого она должна выпить пятьдесят миллилитров глюкозы, разведённой в трёхстах миллилитрах очищенной воды без газа. Можно добавить сок лимона для тех, кто не может выпить такую сладкую жидкость на тощий желудок. И целый час провести в покое: можно посидеть, читая книжку или прилечь. Активная деятельность воспрещена. Приём пищи тоже. Можно пить лишь воду без газа. По истечении часа, кровь берут повторно на анализ и сравнивают результаты.
Если хотя бы один из параметров не соответствует норме и завышен, то исследование назначают повторно. Если и повторная сдача анализа повторяет результаты первого исследования, беременная женщина направляется на консультацию к эндокринологу, который даёт ей соответствующие рекомендации.
Сдача анализа на ТТГ важна больше для самой беременной, нежели для её малыша. Поэтому, следует относиться ко всем назначениям врача-акушера ответственно и соблюдать все предписания.
4. Амниоцентез. Амниоцентез -- инвазивная процедура, заключающаяся в пункции амниотической оболочки с целью получения ОВ для последующего лабораторного исследования, амниоредукции или введения в амниотическую полость лекарственных средств. Амниоцентез можно выполнять в I, II и III триместрах беременности (наиболее оптимально -- в 16-20 недель беременности).
Показания к применению:
Пренатальная диагностика врождённых и наследственных заболеваний. Лабораторная диагностика врождённых и
Наследственных заболеваний основана на цитогенетическом и молекулярном анализе амниоцитов.
Амниоредукция (при многоводии).
Интраамниальное введение препаратов для прерывания беременности во II триместре.
Оценка состояния плода во II и III триместрах беременности: степень тяжести гемолитической болезни плода (ГБП), зрелость сурфактантов лёгких, диагностика внутриутробных инфекций.
Фетотерапия.
Фетохирургия.
До начала процедуры выполняют УЗИ для определения количества плодов, их жизнеспособности, уточнения срока беременности, локализации плаценты, объёма ОВ, наличия анатомических особенностей, влияющих на проведение процедуры. Производят стандартную обработку операционного поля.
Под контролем УЗИ выбирают место пункции. Пункцию предпочтительно проводить внеплацентарно, в свободном от петель пуповины наибольшем кармане АЖ. Если иглу необходимо ввести трансплацентарно, выбирают наиболее тонкий участок плаценты, не имеющий расширенных межворсинковых пространств. Амниоцентез проводят с помощью игл, имеющих диаметр 18-22G. Технически амниоцентез производят методом «свободной руки» или с использованием пункционного адаптера, помещённого на конвексный абдоминальный датчик. Его использование позволяет контролировать траекторию движения и глубину погружения пункционной иглы с помощью трассы на экране монитора. Убедившись в том, что игла после пункции расположена в полости плодного пузыря, из неё извлекают мандрен, присоединяют шприц и аспирируют необходимое количество ОВ. После этого в просвет иглы вновь помещают мандрен и удаляют её из полости матки.
По окончании процедуры пробу АЖ отправляют для необходимого лабораторного анализа. Объём ОВ, необходимый для цитогенетического анализа, составляет 20-25 мл.
5. Хорионбиопсия. Хорионбиопсия -- инвазивная процедура, заключающаяся в получении ворсин хориона для последующего исследования в целях диагностики врождённых и наследственных заболеваний плода.
Техника операции. Хорионбиопсию проводят в 10-12 недель беременности. Для оптимальной визуализации необходимо умеренное наполнение мочевого пузыря.
Биопсию ворсин хориона можно осуществлять трансцервикальным или трансабдоминальным доступом. Выбор доступа определяет лечащий врач с учётом локализации хориона.
Трансабдоминальная биопсия предпочтительнее. Еe производят методом свободной руки или с использованием пункционного адаптера. Использование пункционного адаптера предпочтительно, поскольку позволяет выбирать с помощью трассы на экране монитора траекторию движения пункционной иглы и контролировать глубину еe погружения.
Существуют две методики биопсии ворсин хориона трасабдоминальным доступом: одноигольная и двухигольная.
Одноигольный метод заключается в последовательной пункции брюшной стенки, стенки матки, ткани хориона стандартной иглой диаметром 20G.
Двухигольный метод: с помощью проводниковой иглы (диаметром 16-18G) и внутренней биопсийной иглы меньшего диаметра (20G).
При одноигольной технике иглу направляют в ткань хориона, располагая еe параллельно хориальной оболочке. После того как игла пересечeт миометрий, еe направляют параллельно его внутреннему контуру.
Подобные документы
Клиническая классификация причин кровотечений в акушерстве. Теории, объясняющие этиологию кровотечения анатомо-физиологическими особенностями организма. Патология отделения плаценты. Клинические методы диагностики, профилактики и лечения заболевания.
презентация , добавлен 18.10.2015
Основные причины геморрагического шока в акушерстве - острого и массивного кровотечения во время беременности, родов и в послеродовом периоде. Факторы риска: кровотечения, печеночная недостаточность и патология системы гемостаза. Тактика ведения больных.
презентация , добавлен 27.05.2015
Преимущества диагностического способа магнитно-резонансной томографии в акушерстве для прямой визуализации плода. Показания, методика и особенности проведения исследования. Специфика подготовки к МРТ беременной женщины. Ограничения и безопасность метода.
презентация , добавлен 15.02.2016
Применение эфферентных (экстракорпоральных) методов лечения в акушерско-гинекологической практике, показания к их проведению. Классификация методов по принципу действия: диффузии, сорбции, фильтрации, гравитации (центрифугировании). Механизм их действия.
реферат , добавлен 09.11.2010
Послеродовая реабилитация. Периоды развития беременности. Лечебная физкультура в послеродовом периоде. Противопоказания к назначению физических упражнений, методика их применения. Физиотерапия в акушерстве и гинекологии. Способы аппаратного воздействия.
презентация , добавлен 03.11.2016
Радиоизотопное исследование почек, ренография и урография. Показания и противопоказания к применению, подготовка к исследованию. Виды урографии и их особенности. Методика пневмопиелографии и ретропневмоперитонеума. Специальные исследования в гинекологии.
реферат , добавлен 03.09.2009
Инвазивные методы пренатальной диагностики. Исследование крови плода и биопсия ворсин хориона. Определение В-субъединицы ХГЧ. Причины понижения концентрации В-ХГЧ в крови. Комбинированный скрининг в I и во II триместре, неконъюгированный эстриол.
презентация , добавлен 21.03.2013
Максимович-Амбодик и его роль в акушерстве. История развития отечественного акушерства. Организация и принципы работы стационара. Критические периоды онтогенеза. Диагностика беременности. Определение сроков беременности и родов. Нормальные размеры таза.
шпаргалка , добавлен 28.04.2013
Понятия в акушерстве. Физиология беременности. Аномалии родовой деятельности. Гемолитическая болезнь плода и новорожденных. Лекарственные препараты при беременности и кормлении грудью. Трихомонадная инфекция. Нейроэндокринные синдромы. Острый живот.
лекция , добавлен 16.03.2009
Критерии респираторного дистресс-синдрома, состоящего из одышки, тахипноэ, рефрактерного к кислороду цианоза, потери комплайнса легких и диффузной инфильтрации на рентгенограмме грудной клетки. Легочные причины этого состояния в акушерстве, лечение.
ЯРОСЛАВСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
Кафедра акушерства и гинекологии
Факультет повышения квалификации и профессиональной подготовки специалистов здравоохранения
Пренатальная диагностика
Пособие для врачей и интернов
Ярославль 2004
Авторы: доцент,
к.м.н. А. Р. Слепцов, профессор, д.м.н. M. Б. Охапкин, доцент, к.м.н. М. В. Хитров (кафедра акушерства и гинекологии Ярославской Государственной медицинской академии – зав.
каф. профессор М. Б. Охапкин).
Методическое пособие рекомендовано Методическим советом по последипломному образованию Ярославской Государственной медицинской академии.
Утверждено центрально-координационным советом академии. Рекомендовано Правлением Ярославской ассоциации акушеров-гинекологов.
Инвазивные диагностические методы (ИДМ): аспирация ворсин хориона (биопсия хориона), пункция плаценты, пуповины или амниотической полости с целью получения биологического материала для дальнейших исследований (цитогенетических, молекулярных, биохимических). Наиболее часто применяются трансабдоминальная аспирация ворсин хориона, амниоцентез и кордоцентез, которые позволяют достичь наибольшей эффективности при относительно малых экономических затратах.
Лечебные инвазивные методы: операции с целью пренатальной коррекции некоторых пороков развития плода, а также вмешательства, направленные на лечение некоторых заболеваний плода (анемии).
Запомните:
Все инвазивные вмешательства проводятся под ультразвуковым контролем
Любое внутриматочное вмешательство сопряжено с риском прерывания беременности:
необходимо тщательно оценить риск рождения ребенка с ВНЗ и риск потери беременности после ИДМ;
в течение 10-14 дней после обследования с применением ИДМ прерывается в среднем 2,5% беременностей: частота осложнений зависит от вида вмешательства, срока беременности, опыта врача;
наименьший риск отмечается при амниоцентезе: 0,2-2,0%, наибольший — при кордоцентезе: до 5,4% ;
показатели перинатальных потерь при ИДМ не превышают показатели потери плодов среди всех беременных популяции.
Показания (после консультации врача-генетика):
возраст беременной более 35 лет;
отягощенный анамнез: рождение ребенка с ХА или моногенной патологией;
наличие семейной хромосомной транслокации или идентифицированной генной мутации;
мать с наличием любой наследственной болезни, связанной с X-хромосомой;
любой родитель с наличием наследственного нарушения обмена веществ;
беременность после трех или более самопроизвольных абортов;
изменения, выявленные при беременности: эхографические и биохимические маркеры ХА.
Амниоцентез:
Ранний амниоцентез проводится в сроки 9-14 недель
сопровождается более высоким риском самопроизвольного аборта в сравнении с абдоминальной биопсией хориона;
малоэффективен для пренатальной диагностики, т.к. в АЖ содержится мало клеток пригодных для культивирования, которое требует более 40 дней. При этом успешный результат может быть получен не более чем в 40% случаев.
Амниоцентез в сроки 14-18 недель (генетический амниоцентез):
риск самопроизвольного аборта составляет не более 0,5-0,7%;
возможны ошибки вследствие клеточного мозаицизма: около 2,5% клеточных культур АЖ дают вторую клеточную культуру;
измерение в АЖ содержания АФП и ацетилхолинэстеразы (при АФП более 2 МоМ) повышает точность диагностики дефектов нервной трубки плода до 97% при 0,5% ложно-положительных результатов.
Аспирация ворсин хориона:
образцы ворсин хориона содержат материал трофобласта с полным хромосомным набором плода;
кариотип плода может быть определен непосредственно из ворсин хориона прямым методом, что является наиболее быстрым и экономически выгодным;
возможно и культивирование клеток, чаще всего вместе с прямым анализом.
Показания к аспирации ворсин хориона:
рождение в семье ребенка с хромосомными заболеваниями;
транслокации и инверсии хромосом у одного из супругов;
заболевания, сцепленные с полом;
некоторые моногенные заболевания;
ультразвуковые маркеры хромосомных аберраций.
Противопоказания:
воспалительные заболевания с повышением температуры тела;
кровянистые выделения из половых путей;
предшествующие лапаротомии и операции на матке и шейке матки;
множественные узлы миомы матки;
III-IV степень чистоты влагалища.
Оптимальный срок процедуры — 9-11 недель.
Методика:
Доступ трансцервикальный или трансабдоминальный. Трансцервикальной манипуляции может препятствовать генитальный герпес, рубцы на шейке матки, полипы, гиперретрофлексия матки. Чаще применяют трансабдоминальную аспирацию.
УЗИ проводится до и во время процедуры.
Специальная игла 20G с мандреном.
Требуется не более 10-20 мг материала, что составляет менее 1% функциональной ткани хориона.
Процедура производится амбулаторно с последующим наблюдением за пациенткой в дневном стационаре в течение 2-х часов.
Полученный материал.
Ворсина хориона состоит из: внешнего слоя — гормонально активного синцитиотрофобласта, среднего слоя — цитотрофобласта, внутреннего слоя — мезодермального. Цитотрофобласт имеет высокий митотический индекс со многими спонтанными митозами, пригодными для немедленного хромосомного анализа. Хромосомные препараты пригодные для анализа удается получить от 95 до 98%.
Осложнения:
кровомазание или кровотечение: в 1-4% при трансабдоминальном доступе и 20% при трансцервикальном;
ретрохориальная гематома;
разрыв плодных оболочек в 0,3-0,5% случаев;
частота самопроизвольных абортов по отечественным данным составляет в среднем 3,3%: при трансцервикальном доступе — 4,8%, при трансабдоминальном — 2,2%;
частота самопроизвольных абортов по зарубежным данным составляет 0,6-0,8%;
внутриматочные инфекции: 0,2% — 0,5%;
плодово-материнская трансфузия.
Недостатки метода:
возможность загрязнения взятого образца материнской децидуальной тканью;
наличие в полученном материале мозаицизма и псевдомозаицизма: 1% и 0,4% соответственно.
Плацентоцентез — аспирация ткани плаценты.
Показания
Те же, что и для биопсии хориона.
Методика
Осуществляется во II триместре под контролем УЗИ с использованием иглы 18-20 G с мандреном. Масса аспирата должна составлять не менее 20-50 мг.
Преимущества
Перед биопсией хориона:
исключается негативное влияние на морфо- и органогенез плода;
место взятия аспирата расположено значительно дальше от децидуальной оболочки, чем при аспирации хориона, поэтому реже наблюдается загрязнение образцов материнскими клетками;
во II триместре возможен тщательный УЗ-контроль за состоянием плода, что, в некоторых случаях, позволяет отказаться от манипуляции при наличии противопоказаний и снизить количество осложнений;
можно использовать при маловодии;
прямой метод получения хромосомных препаратов из ткани плаценты значительно быстрее других, и результат может быть известен в день забора материала, что позволяет принять быстрое решение при выявлении аномалий развития плода во время УЗИ;
успешный забор материала с последующим цитогенитическим или ДНК-анализом составляет 99%.
Осложнения
Те же, что при аспирации ворсин хориона. Частота самопроизвольных абортов при плацентоцентезе несколько ниже: 0,9-2,2%.
Кордоцентез
Взятие крови из сосудов пуповины.
Возможности
Пренатальное кариотипирование, диагностика моногенных заболеваний, внутриутробного инфицирования, исследование кислотно-основного состояния, гематологических и биохимических показателей плода.
Преимущества
кровь в сравнении с другим биологическим материалом дает значительно больше информации о состоянии и развитии плода;
при пренатальном кариотипировании получения цитогенетического ответа возможно уже через 48-72 часа, так как лимфоциты крови плода обладают способностью к быстрому делению;
выявление всех особенностей строения хромосом, так как при высокой митотической активности лимфоцитов имеется возможность изучения большого количества метафазных пластинок и применения различных методов дифференцированного окрашивания хромосом, что не всегда доступно при изучении препаратов хориона;
в отличие от крови плода, истинной плодной ткани, клетки хориона и амниона являются производными внезародышевой эктодермы и, в некоторых случаях,
имеют набор хромосом, отличный от клеток плода.
Показания
Диагностический кордоцентез
Быстрое кариотипирование:
пороки развития плода;
эхографические маркеры хромосомных аберраций;
мозаицизм, выявленный при исследовании вод/плаценты;
безрезультатность предыдущего цитогенетического анализа.
Традиционные показания:
возраст беременной более 35лет;
рождение в анамнезе ребенка с хромосомной патологией;
хромосомная транслокация у одного из супругов;
возможность ХА по данным сывороточных маркеров крови матери.
Диагностика моногенных заболеваний плода:
метаболические нарушения;
ферментопатии;
врожденные заболевания крови.
Диагностика внутриутробных инфекций:
токсоплазмоз;
цитомегаловирус;
краснуха;
парвовирус В19;
ветрянка (варицелла).
5. Аллоиммунизация и аутоиммунизация:
резус-конфликт;
идиопатическая тромбоцитопеническая пурпура.
6. Изучение внутриутробного состояния плода:
кислотно-основное состояние крови плода
Лечебный кордоцентез
внутриутробные переливания препаратов крови при анемии
внутриутробное введение лекарств
Противопоказания:
Абсолютные:
Не существует.
Относительные:
угроза прерывания беременности;
острые воспалительные процессы любой локализации;
ожирение;
многоводие и маловодие;
множественная миома матки.
Оптимальный срок
Вторая половина II триместра беременности: в среднем в 24 (20-29) недели, что обусловлено диаметром сосудов пуповины, который в эти сроки достигает оптимальных для кордоцентеза размеров.
Методика:
Пункция пуповины проводится спинальной иглой (с мандреном) длиной от 9 до 16 см диаметром от 20 до 25G под контролем ультразвука. Возможно применение специальных игл покрытых составом, улучшающим визуализацию иглы на экране.
Предпочительно пунктировать свободную петлю пуповины по методике „свободная рука”. Возможна пункция корня пуповины, однако в этом случае легко получить смешанную кровь.
При цитогенетических исследованиях кровь забирают в шприц, промытый гепарином. Материал для ДНК-диагностики требует раствора EDTA.
Для вирусологических анализов нужна сыворотка крови, поэтому добавления специальных растворов не требуется.
Проведение пренатального обследования требует от 1 до 4 мл крови в зависимости от вида дальнейших исследований, что составляет от 4 до 16% общего фетоплацентарного объема крови в начале II триместра беременности.
В большинстве случаев процедура длится не более 5-7 минут.
С первой попытки кровь получают в 63-87% случаев, в опытных руках частота успеха с первой попытки достигает 92-97%.
Осложнения:
Транзиторная брадикардия — урежение сердцебиения до 100 ударов и менее в минуту.
наблюдается от 1,5 до 13,2%;
чаще возникает у плодов с ВЗРП, анемией, неиммунной водянкой;
как правило, длится немногим более минуты и восстанавливается самостоятельно, без каких либо медикаментозных вмешательств.
Кровотечение из места пункции.
отмечается в среднем в 31,3 (29-62)%;
частота возрастает при увеличении продолжительности процедуры;
в 78-86%случаев кровотечение продолжается менее минуты, бывает необильным и самостоятельно прекращается;
минимально регистрируемый объем кровопотери составляет 0,25 мл, максимальный – до 15 мл;
у беременных с резус-отрицательной кровью требуется профилактика изосенсибилизации путем введения анти-D-иммуноглобулина.
Гематомы пуповины.
частота не превышает 0,5%;
имеют небольшие размеры и не влияют на перинатальные исходы.
Воспалительные осложнения (хориоамнионит).
частота составляет 0,6-2,9% непосредственно после процедуры;
в 28-40% случаев прерывания беременности, связанного с кордоцентезом, впоследствии выявляются воспалительные изменения в плодном яйце;
в течение нескольких дней после инвазивного вмешательства возможно проведение профилактической антибактериальной терапии.
Прерывание беременности.
наступает чаще в течение 10-14 дней после процедуры;
частота прерывания, непосредственно связанного с кордоцентезом, составляет 2%-2,5%, прерывания, наступившего через 2 недели после процедуры, — до 1,5%;
перинатальные потери составляют не более 2-2,5%;
наиболее высокие перинатальные потери регистрируются у плодов с аномалиями развития (13,1%) и с задержкой развития (8,9%);
в 23% случаев причиной прерывания беременности являются хориоамниониты, в 15% — тяжелая форма плацентарной недостаточности и задержка развития плода, в 30% — повышенная сократительная активность матки, в 32% — непосредственную причину установить не удается;
частота перинатальных потерь повышается с увеличением числа попыток проведения кордоцентеза.
(Visited 44 times, 1 visits today)